Definisi
Kor pulmonal / Cor Pulmonale atau disebut juga Pulmonary Heart Disease adalah suatu kondisi
gagal jantung sisi kanan (bilik kanan) dimana terjadi perubahan struktur atau
fungsi dengan penyebab primer (diakibatkan) kelainan paru yang kronik yang
dapat berupa hipertensi
pulmonal yang disebabkan oleh penyakit pembuluh darah paru atau parenkim paru.
Kelainan paru kronik seringkali menyebabkan jaringan paru menjadi mengeras karena terbentuk jaringan ikat (fibrosis) yang menyebabkan bilik kanan harus memompa lebih kuat untuk mengalirkan darah ke paru. Dalam jangka waktu lama hal ini menyebabkan bilik kanan menebal dan membengkak yang pada akhirnya menurunkan kemampuan kontraksi atau pompa bilik kanan.
Kelainan paru kronik seringkali menyebabkan jaringan paru menjadi mengeras karena terbentuk jaringan ikat (fibrosis) yang menyebabkan bilik kanan harus memompa lebih kuat untuk mengalirkan darah ke paru. Dalam jangka waktu lama hal ini menyebabkan bilik kanan menebal dan membengkak yang pada akhirnya menurunkan kemampuan kontraksi atau pompa bilik kanan.
Hipertensi pulmonal merupakan akibat umum antara
disfungsi paru dan jantung pada kor pulmonal. Penyakit ventrikel sisi kanan
jantung yang disebabkan kelainan primer dari sisi kiri jantung atau penyakit
jantung kongenital tidak termasuk kor pulmonal, akan tetapi kor pulmonal dapat
berkembang menjadi berbagai macam proses penyakit kardiopulmonal. Walaupun kor
pulmonal lebih dikenal dengan perjalanan penyakit yang kronik dan progresif
lambat, onset akut atau perburukan kor pulmonal dengan komplikasi yang
mengancam nyawa dapat terjadi.
Kor pulmonal kronik biasanya berakibat pada hipertrofi
(pembesaran) ventrikel kanan / right ventricular hypertrophy
(RVH), dimana kor pulmonal akut biasanya berakibat pada dilatasi. Hipertrofi
merupakan respons adaptif terhadap peningkatan tekanan dalam jangka waktu yang
lama. Masing-masing sel otot bertambah besar (dalam ketebalan) dan berubah
untuk mendorong daya kontraktil yang meningkat yang dibutuhkan untuk
menggerakkan darah terhadap tahanan yang membesar. Dilatasi adalah peregangan
(dalam panjang) dari ventrikel sebagai respons terhadap peningkatan tekanan
dalam jangka waktu pendek (akut), contohnya disebabkan emboli pulmonal atau
embolism atau ARDS (acute respiratory
distress syndrome).
Agar dapat diklasifikasikan sebagai kor pulmonal,
penyebab harus berasal dari sistem sirkulasi pulmonal. Dua penyebab utama
adalah perubahan vaskuler sebagai akibat dari kerusakan jaringan (misalnya
penyakit, cedera hipoksik, agen kimia, dan lain-lain), penyebab kedua adalah
vasokonstriksi hipoksik pulmonal. Jika dibiarkan, dapat terjadi kematian. RVH
(hipertrofi ventrikel kanan) karena defek sistemik tidak diklasifikasikan
sebagai kor pulmonal.
 |
| Hipertrofi ventrikel kanan pada pasien kor pulmonal (dikutip dari wikipedia.org) |
Jantung dan paru berhubungan secara rumit. Ketika jantung
dipengaruhi oleh suatu penyakit, maka paru akan mengikuti, begitu juga
sebaliknya. Kor pulmonal secara harfiah diartikan kondisi dimana paru
menyebabkan kegagalan jantung.
Jantung memiliki dua ruangan pemompa. Ventrikel kiri
memompa darah keseluruh tubuh. Ventrikel kanan memompa darah ke paru dimana
terjadi oksigenasi dan kembali ke jantung sisi kiri untuk distrubusi
selanjutnya. Dalam keadaaan normal, jantung kanan memompa darah menuju paru
tanpa adanya tahanan. Paru biasanya memiliki tekanan minimal, dan jantung sisi
kanan dengan mudah memompa darah melaluinya. Namun apabila terdapat beberapa
penyakit paru tertentu, seperti emfisema dan bronkitis kronik, yang ditemukan
pada patologi penyakit paru obstruktif kronik (PPOK) / chronic obstructive pulmonary disease (COPD), dan juga hipertensi
pulmonal, jumlah pembuluh darah berkurang secara signifikan (dikarenakan
kerusakan jaringan / tissue) dan /
atau mengalami konstriksi kronik (karena ventilasi buruk pada alveolar pada
kasus COPD). Ventrikel kanan tidak lagi dapat mendorong darah masuk kedalam
paru secara efektif, dan beban yang terlalu berat (overload) secara kronik pada akhirnya akan menyebabkan kegagalan.
Untuk lebih dapat
memahami penyakit ini, ada baiknya kita recall
kembali anatomi dan fisiologi jantung dan paru.
Anatomi Jantung dan Paru
Anatomi Jantung
Jantung
terletak di rongga toraks di antara paru – paru. Lokasi ini dinamakan
mediastinum. Jantung memiliki panjang kira-kira 12 cm (5 in.), lebar 9 cm (3,5
in.), dan tebal 6 cm (2,5 in.), dengan massa rata – rata 250 g pada wanita
dewasa dan 300 g pada pria dewasa. Dua pertiga massa jantung berada di sebelah
kiri dari garis tengah tubuh. Pangkal jantung berada di bagian paling atas, di
belakang sternum, dan semua pembuluh darah besar masuk dan keluar dari daerah
ini. Apeks jantung yang dibentuk oleh ujung ventrikel kiri menunjuk ke arah
anterior, inferior, dan kiri, serta berada di atas diafragma.
Membran
yang membungkus dan melindungi jantung disebut perikardium. Perikardium
menahan posisi jantung agar tetap berada di dalam mediastinum, namum tetap
memberikan cukup kebebasan untuk kontraksi jantung yang cepat dan kuat.
Perikardium terdiri dari dua bagian, yaitu perikardium fibrosa dan perikardium
serosa. Perikardium fibrosa terdiri dari jaringan ikat yang kuat, padat, dan
tidak elastis. Sedangkan perikardium serosa lebih tipis dan lebih lembut dan
membentuk dua lapisan mengelilingi jantung. Lapisan parietal dari perikardium
serosa bergabung dengan perikardium fibrosa. Lapisan viseral dari perikardium
serosa, disebut juga epikardium, melekat kuat pada permukaan jantung. Di antara
perikardium parietal dan viseral terdapat cairan serosa yang diproduksi oleh
sel perikardial. Cairan perikardial ini berfungsi untuk mengurangi gesekan
antara lapisan – lapisan perikardium serosa saar jantung berdenyut. Rongga yang
berisi cairan perikardial disebut sebagai kavitas perikardial.
Dinding
jantung terdiri dari tiga lapisan, yaitu epikardium (lapisan paling luar),
miokardium (lapisan bagian tengah), dan endokardium (lapisan paling dalam).
Seperti yang telah disebutkan di atas, lapisan epikardium merupakan lapisan
viseral perikardium serosa yang disusun oleh mesotelium dan jaringan ikat
lunak, sehingga tekstur permukaan luar jantung terlihat lunak dan licin.
Miokardium merupakan jaringan otot jantung yang menyusun hampir 95% dinding
jantung. Miokardium bertanggung jawab untuk pemompaan jantung. Meskipun
menyerupai otot rangka, otot jantung ini bekerja involunter seperti otot polos dan
seratnya tersusun melingkari jantung. Lapisan terdalam dinding jantung,
endokardium, merupakan lapisan tipis endotelium yang menutupi lapisan tipis
jaringan ikat dan membungkus katup jantung.
Jantung mempunyai empat ruangan. Dua ruangan penerima di
bagian superior adalah atrium, sedangkan dua ruangan pemompa di bagian inferior
adalah ventrikel. Atrium kanan membentuk batas kanan dari jantung dan menerima
darah dari vena kava superior di bagian posterior atas, vena kava inferior, dan
sinus koroner di bagian lebih bawah.
Atrium kanan ini memiliki ketebalan sekitar 2 – 3 mm (0,08 – 0,12 in.).
Dinding posterior dan anteriornya sangat berbeda, dinding posteriornya halus,
sedangkan dinding anteriornya kasar karena adanya bubungan otot yang disebut pectinate
muscles. Antara atrium kanan dan kiri ada sekat tipis yang dinamakan septum
interatrial. Darah mengalir dari atrium kanan ke ventrikel kanan melewati suatu
katup yang dinamakan katup trikuspid atau katup atrioventrikular (AV) kanan.
Ventrikel kanan membentuk pemukaan anterior jantung
dengan ketebalan sekitar 4 – 5 mm (0,16 – 0,2 in.) dan bagian dalamnya dijumpai
bubungan - bubungan yang dibentuk oleh peninggian serat otot jantung yang
disebut trabeculae carneae. Ventrikel kanan dan ventrikel kiri
dipisahkan oleh septum interventrikular. Darah mengalir dari ventrikel kanan
melewati katup pulmonal ke arteri besar yang dinamakan trunkus pulmonal. Darah
dari trunkus pulmonal kemudian dibawa ke paru – paru. Atrium kiri memiliki
ketebalan yang hampir sama dengan atrium kanan dan membentuk hampir keseluruhan
pangkal dari jantung. Darah dari atrium kiri mengalir ke ventrikel kiri
melewati katup bikuspid (mitral) atau katup AV kiri. Ventrikel kiri merupakan
bagian tertebal dari jantung, ketebalan sekitar 10 – 15 mm (0,4 – 0,6 in.) dan
membentuk apeks dari jantung. Sama dengan ventrikel kanan, ventrikel kiri
mempunyai trabeculae carneae dan chordae tendineae yang menempel
pada muskulus papilaris. Darah dari ventrikel kiri ini akan melewati katup
aorta ke ascending aorta. Sebagian darah akan mengalir ke arteri koroner
dan membawa darah ke dinding jantung.
Anatomi Paru-Paru
Bagian-bagian utama paru-paru adalah alveoli, trakea,
diafragma, bronki, dan bronkioli. Trakea atau
batang tenggorokan berupa pipa tempat lalunya udara. Udara yang
dihirup dari hidung dan mulut akan ditarik ke trachea menuju paru-paru. Bronki merupakan batang yang
menghubungkan paru-paru kanan dan kiri dengan trachea. Udara dari trakea akan
dibawa keparu-paru lewat batang ini. Bronkioli merupakan cabang-cabang dari bronchi berupa
tabung-tabung kecil yang jumlahnya sekitar 30.000 buah untuk satu paru-paru.
Bronkioli ini akan membawa oksigen lebih jauh ke dalam paru-paru. Alveoli merupakan ujung dari
bronchioles yang jumlahnya sekitar 600 juta pada paru-paru manusia dewasa. Pada
alveoli ini oksigen akan didifusi menjadi karbondioksida yang diambil dari
dalam darah.
Apeks
Pulmo
Berbentuk bundar
menonjol ke arah dasar yang melebar melewati apartura torasis superior 2,5-4 cm
di atas ujung iga pertama.
Basis Pulmo
Pada paru-paru kanan,
bagian yang berada di atas permukaan cembung diafragma akan lebih menonjol ke
atas daripada paru-paru bagian kiri, maka basis paru kanan lebih kontak dari
pada paru-paru kiri.
Insisura Pulmo
Dengan adanya fisura atau takik yang ada pada umumnya,
paru-paru dapat dibagi menjadi beberapa lobus. Letak insisura dan lobus dapat
digunakan untuk menentukan suatu diagnosis. Pada paru-paru kiri terdapat
insisura yaitu insisura obligus. Insisura ini membagi paru-paru kiri atas
menjadi dua lobus yaitu:
- Lobus
superior adalah bagian paru-paru yang terletak di atas dan
sebagian di depan insisura.
- Lobus
inferior adalah bagian paru-paru yang terletak di belakang
dan di bawah insisura. Paru-paru kanan memiliki dua insisura yaitu
insisura obligue dan insisura interlobularies sekunder.
- Insisura
obligue (interlobularies primer): mulai daerah atas dan
ke belakang sampai ke hilus setinggi vertebrata torakalis ke-4 terus ke
bawah dan ke depan searah dengan iga ke-6 sampai linea aksilaris media ke
ruang interkostal ke-6 memotong margo inferior setinggi artikulasi iga
ke-6 dan kembali ke hilus.
- Insisura
interlobularies sekunder: mulai insisura obligue pada
aksilaris media berjalan horizontal memotong margo anterior pada artikulasio
kosta kondralis keenam terus ke hilus. Insisura obligue memisahkan lobus
inferior dari lobus medius dan lobus posterior. Insisura horizontal
memisahkan lobus medius dari lobus superior.
Radiks Pulmonalis
Susunan dalam jaringan
penyambung media spenalis dikelilingi oleh garis peralihan pleura, susunan alat
utama bronkus, arteri pulmonalis, dan vena pulmonalis segmen pulmonari. Dari
bronkus lobaris radiks pulmonari bercabang menjadi bronkus segmentorum. Segmen
bronkus pulmonari adalah daerah yang diurus oleh cabang-cabang bronkus
segmentorum, dan mendapat darah dari arteri yang berjalan bersama bronkus
segmentorum yang berdekatan, sedangkan darah vena diatur oleh vena-vena yang
terletak intersegmental.
Pleura
Pleura adalah suatu
membran serosa yang halus membentuk suatu kantong tempat paru-paru berada yang
berjumlah dua buah yaitu kiri dan kanan, serta saling berhubungan.
Pleura mempunyai dua lapisan yaitu permukaan parietalis dan permukaan
viseralis.
- Lapisan permukaan disebut pleura parietalis yang
langsung berhubungan dengan paru-paru serta memasuki fisura paru-paru dan
memisahkan lobu-lobus dari paru-paru.
- Lapisan dalam disebut pleura viseralis. Lapisa ini
berhubungan dengan fasia endotoraskia dan merupakan permukaan dalam dari
dinding toraks. Sesuai dengan letaknya pleura parietalis yang langsung
memeliki empat bagian sebagai berikut.
- Pleura
kostalis: menghadap ke permukaan lengkun kosta dan
otot-otot yang terdapt diantaranya. Bagian depan dari pleura kostalis
mencapai sternum, sedangkan bagian belakangnya melewati iga-iga di samping
vertebrata. Bagian ini merupakan bagian yang paling tebal dan yang paling
kuat dalam dinding toraks.
- Pleura
servikalis: bagian pleura yang melewati apartura torasis
superior, memiliki dasar lebar, berbentuk seperti kubah, dan diperkuat
oleh membran suprapleura.
- Pleura
diafragmatika: bagian pleura yang berada di atas diafragma.
- Diafragma
mediastinalis: bagian pleura yang menutup permukaan
lateral mediastinum serta susunan yang terletak di dalamnya.
Sinus Pleura
Tidak seluruh kantong
yang dibentuk oleh lapisan pleura diisi secara sempurna oleh paru-paru baik kearah
bawah maupun ke arah depan. Kavum pleura hanya dibentuk oleh lapisan pleura
parietalis, rongga ini disebut sinus pleura (recessus pleura). Pada waktiu inspirasi, bagian paru-paru
akan memasuki sinus dan pada waktu ekspirasi akan ditarik kembali dari rongga
tersebut. Sinus pleura terdiri atas dua bagian yaitu yaitu sinus kostomediastinalis
dan sinus frenikokostalis.
- Sinus kostomediastinalis: terbentuk
pada pertemuan pleura mediastinalis dengan pleura kostalis. Pada waktu
inspirasi sinus ini hampir semua terisi oleh paru-paru.
- Sinus
frenikokostalis: terbentuk pada pertemuan pleura diafragmatika
denga pleura kostalis. Pada inspirasi yang sangat dalam bagian ini belum
dapat diisi oleh pengembangan paru-paru.
Ligamentum Pulmonale
Radiks pulmonalis bagian depan, atas dan belakang
ditutupi oleh pertemuan pleura parietalis dan pleura viseralis. Bagian bawah
radiks yang berasal dari depan dan belakang bergabung membentuk lipatan yang
disebut ligamentum pulmontale. Ligamentum ini terdapat di antara bagian bawah
fasies mediastinalis dan perikardium, kemudian berakhir pada tepi yang bulat.
Pembuluh Limfe
Di dalam paru-paru terdapat dua pasang pembuluh limfe
yang saling berhubungan. Bagian superfisial pembuluh limfe yang terletak dalam
pleura ini berkurang relatif besar dan membatasi lobus di permukaan paru.
Pembuluh limfe tampak hitam karena penghisapan zat karbon khususnya pada
individu yang tinggal di perkotaan.
Pembuluh limfe yang lebih kecil membentuk jala-jala halus
pada tepi lobulus. Pembuluh superfisial ini mengalir sepanjang tepi paru-paru
menuju ke hilus. Bagian profunda atau pulmonal berjalan bersama ke bronkus
sedangkan arteri pulmonalis dan bronki meluas hanya sampai ke duktus alviolaris
bagian tepi. Semua mengalir ke bagian pusat hilus dan bertemu dengan pembuluh
limfe eferen superfisial. Nodus limfatikus banyak dijumpai di bagian hilus.
Fisiologi Jantung dan Paru
Fisiologi Jantung
Siklus Jantung
Siklus jantung terdiri dari periode sistol (kontraksi dan
pengosongan isi) dan diastol (relaksasi dan pengisian jantung). Atrium dan
ventrikel mengalami siklus sistol dan diastol yang terpisah. Kontraksi terjadi
akibat penyebaran eksitasi ke seluruh jantung, sedangkan relaksasi timbul
setelah repolarisasi jantung.
Selama diastol ventrikel dini, atrium juga masih berada
dalam keadaan diastol. Karena aliran masuk darah yang kontinu dari sistem vena
ke dalam atrium, tekanan atrium sedikit melebihi tekanan ventrikel walaupun
kedua bilik tersebut melemas. Karena perbedaan tekanan ini, katup AV terbuka,
dan darah mengalir langsung dari atrium ke dalam ventrikel selama diastol
ventrikel. Akhirnya, volume ventrikel perlahan–lahan meningkat bahkan sebelum
atrium berkontraksi. Pada akhir diastol ventrikel, nodus sinoatrium (SA)
mencapai ambang dan membentuk potensial aksi. Impuls menyebar ke seluruh atrium
dan menimbulkan kontraksi atrium. Setelah eksitasi atrium, impuls berjalan
melalui nodus AV dan sistem penghantar khusus untuk merangsang ventrikel.
Ketika kontraksi ventrikel dimulai, tekanan ventrikel segera melebihi tekanan
atrium. Perbedaan tekanan yang terbalik inilah yang mendorong katup AV
tertutup.
Setelah tekanan ventrikel melebihi tekanan atrium dan
katup AV sudah menutup, tekanan ventrikel harus terus meningkat sampai tekanan
tersebut cukup untuk membuka katup semilunar (aorta dan pulmonal). Dengan
demikian, terdapat periode waktu singkat antara penutupan katup AV dan
pembukaan katup aorta. Karena semua katup tertutup, tidak ada darah yang masuk
atau keluar dari ventrikel selama waktu ini. Interval ini disebut sebagai
periode kontraksi ventrikel isometrik. Pada saat tekanan ventrikel kiri
melebihi 80 mmHg dan tekanan ventrikel kanan melebihi 8 mmHg, katup semilunar
akan terdorong dan membuka. Darah segera terpompa keluar dan terjadilah fase
ejeksi ventrikel. Pada akhir sistolik, terjadi relaksasi ventrikel dan
penurunan tekanan intraventrikular secara cepat. Peningkatan tekanan di arteri
besar menyebabkan pendorongan darah kembali ke ventrikel sehingga terjadi penutupan
katup semilunar. Tidak ada lagi darah yang keluar dari ventrikel selama siklus
ini, namun katup AV belum terbuka karena tekanan ventrikel masih lebih tinggi
dari tekanan atrium. Dengan demikian, semua katup sekali lagi tertutup dalam
waktu singkat yang dikenal sebagai relaksasi ventrikel isovolumetrik.
Curah Jantung dan Kontrolnya
Curah jantung (cardiac output) adalah volume darah
yang dipompa oleh tiap – tiap ventrikel per menit (bukan jumlah total darah
yang dipompa oleh jantung). Selama satu periode waktu tertentu, volume darah
yang mengalir melalui sirkulasi paru ekivalen dengan volume darah yang mengalir
melalui sirkulasi sistemik. Dengan demikian, curah jantung dari kedua ventrikel
dalam keadaan normal identik, walaupun apabila diperbandingkan denyut demi
denyut, dapat terjadi variasi minor. Dua faktor penentu curah jantung adalah
kecepatan denyut jantung (denyut per menit) dan volume sekuncup (volume darah
yang dipompa per denyut). Kecepatan denyut jantung rata – rata adalah 70 kali
per menit, yang ditentukam oleh irama sinus SA, sedangkan volume sekuncup rata
– rata adalah 70 ml per denyut, sehingga curah jantung rata – rata adalah 4.900
ml/menit atau mendekati 5 liter/menit.
Kecepatan denyut jantung terutama ditentukan oleh
pengaruh otonom pada nodus SA. Nodus SA dalam keadaan normal adalah pemacu
jantung karena memiliki kecepatan depolarisasi spontan tertinggi. Ketika nodus
SA mencapai ambang, terbentuk potensial aksi yang menyebar ke seluruh jantung
dan menginduksi jantung berkontraksi. Hal ini berlangsung sekitar 70 kali per
menit, sehingga kecepatan denyut rata – rata adalah 70 kali per menit. Jantung
dipersarafi oleh kedua divisi sistem saraf otonom, yang dapat memodifikasi
kecepatan serta kekuatan kontraksi. Saraf parasimpatis ke jantung yaitu saraf
vagus mempersarafi atrium, terutama nodus SA dan nodus atrioventrikel (AV).
Pengaruh sistem saraf parasimpatis pada nodus SA adalah menurunkan kecepatan
denyut jantung, sedangkan pengaruhnya ke nodus AV adalah menurunkan
eksitabilitas nodus tersebut dan memperpanjang transmisi impuls ke ventrikel.
Dengan demikian, di bawah pengaruh parasimpatis jantung akan berdenyut lebih
lambat, waktu antara kontraksi atrium dan ventrikel memanjang, dan kontraksi
atrium melemah.
Sebaliknya, sistem saraf simpatis, yang mengontrol kerja
jantung pada situasi – situasi darurat atau sewaktu berolahraga, mempercepat
denyut jantung melalui efeknya pada jaringan pemacu. Efek utama stimulasi
simpatis pada nodus SA adalah meningkatkan keceptan depolarisasi, sehingga
ambang lebih cepat dicapai. Stimulasi simpatis pada nodus AV mengurangi
perlambatan nodus AV dengan meningkatkan kecepatan penghantaran. Selain itu,
stimulasi simpatis mempercepat penyebaran potensial aksi di seluruh jalur
penghantar khusus.
Komponen lain yang menentukan curah jantung adalah volume
sekuncup. Terdapat dua jenis kontrol yang mempengaruhi volume sekuncup, yaitu
kontrol intrinsik yang berkaitan dengan seberapa banyak aliran balik vena dan
kontrol ekstrinsik yang berkaitan dengan tingkat stimulasi simpatis pada
jantung. Kedua faktor ini meningkatkan volume sekuncup dengan meningkatkan
kontraksi otot jantung. Hubungan langsung antara volume diastolik akhir dan
volume sekuncup membentuk kontrol intrinsik atas volume sekuncup, yang mengacu
pada kemampuan inheren jantung untuk mengubah volume sekuncup. Semakin besar
pengisian saat diastol, semakin besar volume diastolik akhir dan jantung
semakin teregang. Semakin teregang jantung, semakin meningkat panjang serat
otot awal sebelum kontraksi. Peningkatan panjang menghasilkan gaya yang lebih
kuat, sehingga volume sekuncup menjadi lebih besar. Hubungan antara volume
diastolik akhir dan volume sekuncup ini dikenal sebagai hukum Frank-Starling
pada jantung.
Secara sederhana, hukum Frank-Starling menyatakan bahwa
jantung dalam keadaan normal memompa semua darah yang dikembalikan kepadanya,
peningkatan aliran balik vena menyebabkan peningkatan volume sekuncup. Tingkat
pengisian diastolik disebut sebagai preload, karena merupakan beban
kerja yang diberikan ke jantung sebelum kontraksi mulai. Sedangkan tekanan
darah di arteri yang harus diatasi ventrikel saat berkontraksi disebut sebagai afterload
karena merupakan beban kerja yang ditimpakan ke jantung setelah kontraksi
di mulai. Selain kontrol intrinsik, volume sekuncup juga menjadi subjek bagi
kontrol ekstrinsik oleh faktor – faktor yang berasal dari luar jantung,
diantaranya adalah efek saraf simpatis jantung dan epinefrin.
Tekanan Darah
Tekanan darah adalah tekanan hidrostatik yang diakibatkan
karena penekanan darah pada dinding pembuluh darah. Tekanan darah sistolik
adalah tekanan darah tertinggi yang dicapai arteri selama sistol, sedangkan
tekanan darah diastolik adalah tekanan darah terendah yang dicapai arteri
selama diastol. Tekanan arteri rata – rata (mean arterial pressure)
adalah tekanan rata – rata yang bertanggung jawab mendorong darah maju ke
jaringan selama seluruh siklus jantung. Perkiraan tekanan arteri rata – rata
dapat dihitung dengan menggunakan rumus berikut: Tekanan arteri rata – rata
= tekanan darah diastolik + 1/3 (tekanan darah sistolik – tekanan darah
diastolik)
Pengaturan tekanan arteri rata – rata bergantung pada dua
kontrol utamanya, yaitu curah jantung dan resistensi perifer total. Kontrol
curah jantung bergantung pada pengaturan kecepatan denyut jantung dan volume
sekuncup, sementara resistensi perifer total terutama ditentukan oleh derajat
vasokonstriksi arteriol.
Pengaturan jangka pendek tekanan darah terutama dilakukan
oleh reflex baroreseptor. Baroreseptor sinus karotikus dan lengkung aorta
secara terus – menerus memantau tekanan arteri rata – rata. Kontrol jangka
panjang tekanan darah melibatkan pemeliharaan volume plasma yang sesuai melalui
kontrol keseimbangan garam dan air oleh ginjal.
Fisiologi Paru-Paru
Udara bergerak masuk dan keluar paru-paru karena ada
selisih tekanan yang terdapat antara atmosfir dan alveolus akibat kerja mekanik
otot-otot. Seperti yang telah diketahui, dinding toraks berfungsi sebagai
penembus. Selama inspirasi, volume toraks bertambah besar karena diafragma
turun dan iga terangkat akibat kontraksi beberapa otot yaitu
sternokleidomastoideus mengangkat sternum ke atas dan otot seratus, skalenus
dan interkostalis eksternus mengangkat iga-iga.
Selama pernapasan tenang, ekspirasi merupakan gerakan
pasif akibat elastisitas dinding dada dan paru-paru. Pada waktu otot
interkostalis eksternus relaksasi, dinding dada turun dan lengkung diafragma
naik ke atas ke dalam rongga toraks, menyebabkan volume toraks berkurang.
Pengurangan volume toraks ini meningkatkan tekanan intrapleura maupun tekanan
intrapulmonal. Selisih tekanan antara saluran udara dan atmosfir menjadi
terbalik, sehingga udara mengalir keluar dari paru-paru sampai udara dan
tekanan atmosfir menjadi sama kembali pada akhir ekspirasi.
Tahap kedua dari proses pernapasan mencakup proses difusi
gas-gas melintasi membrane alveolus kapiler yang tipis (tebalnya kurang dari
0,5 μm). Kekuatan pendorong untuk pemindahan ini adalah selisih tekanan parsial
antara darah dan fase gas. Tekanan parsial oksigen dalam atmosfir pada
permukaan laut besarnya sekitar 149 mmHg. Pada waktu oksigen diinspirasi dan
sampai di alveolus maka tekanan parsial ini akan mengalami penurunan sampai
sekiktar 103 mmHg. Penurunan tekanan parsial ini terjadi berdasarkan fakta
bahwa udara inspirasi tercampur dengan udara dalam ruangan sepi anatomic
saluran udara dan dengan uap air. Perbedaan tekanan karbondioksida antara darah
dan alveolus yang jauh lebih rendah menyebabkan karbondioksida berdifusi
kedalam alveolus. Karbondioksida ini kemudian dikeluarkan ke atmosfir.
Dalam keadaan beristirahat normal, difusi dan
keseimbangan oksigen di kapiler darah paru-paru dan alveolus berlangsung
kira-kira 0,25 detik dari total waktu kontak selama 0,75 detik. Hal ini
menimbulkan kesan bahwa paru-paru normal memiliki cukup cadangan waktu difusi.
Pada beberapa penyakit misal; fibosis paru, udara dapat menebal dan difusi
melambat sehingga ekuilibrium mungkin tidak lengkap, terutama sewaktu berolahraga
dimana waktu kontak total berkurang. Jadi, blok difusi dapat mendukung
terjadinya hipoksemia, tetapi tidak diakui sebagai faktor utama.
Sistem Pertahanan Paru
Paru-paru mempunyai
pertahanan khusus dalam mengatasi berbagai kemungkinan terjadinya kontak dengan
aerogen dalam mempertahankan tubuh. Sebagaimana mekanisme tubuh pada umumnya,
maka paru-paru mempunyai pertahanan seluler dan humoral. Beberapa mekanisme pertahanan
tubuh yang penting pada paru-paru dibagi atas:
1.
Filtrasi udara
Partikel debu yang masuk melalui organ hidung akan :
- Yang berdiameter 5-7 μ akan tertahan di orofaring.
- Yang berdiameter 0,5-5 μ akan masuk sampai ke paru-paru.
- Yang berdiameter 0,5 μ dapat masuk sampai ke alveoli, akan tetapi dapat pula di keluarkan bersama sekresi.
2.
Mukosilia
Baik mucus maupun partikel yang terbungkus di dalam mucus akan
digerakkan oleh silia keluar menuju laring. Keberhasilan dalam mengeluarkan
mucus ini tergantung pada kekentalan mucus, luas permukaan bronkus dan
aktivitas silia yang mungkin terganggu oleh iritasi, baik oleh asap rokok,
hipoksemia maupun hiperkapnia.
3.
Sekresi Humoral Lokal
Zat-zat yang melapisi permukaan bronkus antara lain, terdiri
dari :
- Lisozim, dimana dapat melisis bakteri
- Laktoferon, suatu zat yang dapat mengikat
ferrum dan bersifat bakteriostatik
- Interferon, protein dengan berat molekul
rendah mempunyai kemampuan dalam membunuh virus.
- Ig A yang dikeluarkan oleh sel plasma
berperan dalam mencegah terjadinya infeksi virus. Kekurangan Ig A akan
memudahkan terjadinya infeksi paru yang berulang.
4.
Fagositosis
Sel fagositosis yang berperan dalam memfagositkan
mikroorganisme dan kemudian menghancurkannya. Makrofag yang mungkin sebagai
derivate monosit berperan sebagai fagositer. Untuk proses ini diperlukan
opsonim dan komplemen.
Faktor yang mempengaruhi pembersihan mikroba di dalam alveoli
adalah :
- Gerakan mukosiliar.
- Faktor humoral lokal.
- Reaksi sel.
- Virulensi dari kuman yang masuk.
- Reaksi imunologis yang terjadi. Berbagai
faktor bahan-bahan kimia yang menurunkan daya tahan paru, seperti alkohol,
stress, udara dingin, kortekosteroid, dan sitostatik.
Epidemiologi
Walaupun prevalensi COPD (penyakit paru obstruktif
kronik) di negara Amerika Serikat adalah sekitar 15 juta, angka tepat
prevalensi kor pulmonal sulit ditentukan, karena kor pulmonal tidak terjadi
pada setiap kasus COPD, dan pemeriksaan fisik dan tes rutin relatif tidak
sensitif untuk mendeteksi hipertensi pulmonal.
Kor pulmonal diperkirakan mencakup 6-7 % dari seluruh
penyakit jantung dewasa di Amerika Serikat, dengan COPD dikarenakan emfisema dan
bronkitis kronik sebagai faktor penyebab di lebih dari 50% kasus. Sebagai
tambahan, kor pulmonal mencakup 10-30% perawatan yang berhubungan dengan gagal
jantung dekompensasi di Amerika Serikat.
Sebaliknya, kor pulmonal akut, biasanya merupakan akibat
sekunder dari emboli pulmonal masif. Tromboemboli pulmonal masif akut adalah
penyebab paling umum dari kor pulmonal akut yang mengancam nyawa pada orang
dewasa; Diperikirakan terdapat 50000 kematian yang terjadi di Amerika Serikat
setiap tahun dari emboli pulmonal dan setengah dari itu terjadi pada jam
pertama karena gagal jantung kanan akut.
Secara global, insidensi kor pulmonal bervariasi antara
satu negara dengan negara lain, tergantung dari prevalensi kebiasaan merokok,
polusi udara, dan faktor resiko lain untuk berbagai penyakit paru.
Mayoritas individu yang terdampak kor pulmonal adalah
wanita dibawah umur 65 tahun. Bayi yang lahir dengan kelainan jantung
kongenital (terutama lubang di jantung seperti ventricular septal defect) akan lebih rentan terkena penyakit
arteri pulmonal kelak. Walaupun kor pulmonal merupakan penyakit serius, namun
lebih jarang terjadi bila dibandingkan penyakit arteri koroner.
Etiologi
Apabila dibagi
berdasarkan onset perjalanan penyakit maka penyebab kor pulmonal dapat dibagi
menjadi :
- Akut:
- Acute
respiratory distress syndrome (ARDS)
- Emboli
Pulmonal
- Chronic:
- Penyakit
Paru Obstruktif Kronik (COPD)
- Hipertensi
Pulmonal Primer
- Asma persisten
yang tidak terkontrol
- Hilangnya
jaringan paru setelah trauma atau pembedahan
- Pierre Robin sequence
- Pneumoconiosis
stadium akhir
- Sarcoidosis
- Subluksasi
Vertebra T1-T4
- Obstructive sleep apnea yang
tidak ditangani
- Penyakit
Interstisial Paru
- Sickle
cell anemia
- Displasia
bronkopulmonal (pada bayi)
- Kifosis
toraksik parah
Secara Umum Penyebab Penyakit ini
adalah :
1.
Penyakit paru obstruksi kronik:
- PPOK
- Asma ( dengan obstruksi pernafasan irreversibel)
- Fibrosis Kistik
- Bronkiektasis
- Bronkiolitis Obliterans
2.
Penyakit Paru Restriktif
- Neuromuscular
disease
- Kyphoscoliasis
- Thoracoplasty
- Gejala sisa TB paru
- Sarkoidosis
- Pneumoconiosis
- Drug
related Lung disease
- Alergi alveolus
- Penyakit Jaringan Ikat Paru
- Interstitial
pulmonary fibrosis
3.
Penyumbatan
vaskuler / remodeling vaskuler
/
obstruksi
pembuluh darah: emboli paru, atau penyakit yang menyebabkan kompresi
perivaskular atau destruksi jaringan pada fibrosis paru, granulomatosis, kanker
paru.
4.
Trombo
emboli
5. Vasokonstriksi
pulmonal menyeluruh: dapat disebabkan oleh hipoksia, pirau intrapulmonal kanan
ke kiri.
6. Penyakit /
radang pembuluh darah
7. Penyakit sickle cell
8. Penyakit parenkim dan pengurangan daerah pembuluh
darah
9.
Gangguan
mekanisme kontrol pernafasan
·
Obesitas,
hipoventilasi idiopatik
·
Penyakit
serebrovaskular
10. Obstruksi saluran nafas atas pada anak
·
hipertrofi
tonsil dan adenoid
11. Hipertensi pulmonal
primer. Hipertensi pulmonale
merupakan komplikasi hemodinamik. Mekanisme terjadinya hipertensi
pulmonale pada kor pulmunale dapat di bagi menjadi 4 kategori yaitu :
·
Obstuksi
Terjadi karena adanya emboli paru baik akut maupun
kronik. Chronic Thromboembolic Pulmonary Hypertesion (CTEPH) merupakan
salah satu penyebab hipertensi pulmonale yang penting dan terjadi pada 0.1 –
0.5 % pasien dengan emboli paru. Pada saat terjadi emboli paru, system
fibrinolisis akan bekerja untuk melarutkan bekuan darah sehingga hemodinamik
paru dapat berjalan dengan baik. Pada sebagian kecil pasien system fibrinolitik
ini tidak berjalan baik sehingga terbentuk emboli yang terorganisasi disertai
pembentukkan rekanalisasi dan akhirnya menyebabkan penyumbatan atau penyempitan
pembuluh darah paru.
·
Obliterasi
Penyakit intertisial paru yang sering menyebabkan
hipertensi pulmonale adalah lupus eritematosus sistemik scleroderma,
sarkoidosis, asbestosis, dan pneumonitis radiasi. Pada penyakit-penyakit
tersebut adanya fibrosis paru dan infiltrasi sel-sel yang progersif selain
menyebabkan penebalan atau perubahan jaringan interstisium, penggantian matriks
mukopolisakarida normal dengan jaringan ikat, juga menyebabkan terjadinya
obliterasi pembuluh paru.
·
Vasokontriksi
Vasokontriksi pembuluh darah paru berperan penting
dalam patogenesis terjadinya hipertensi pulmonale. Hipoksia sejauh ini
merupakan vasokontrikstor yang paling penting. Penyakit paru obstruktif kronik
merupakan penyebab yang paling di jumpai. Selain itu tuberkulosis dan sindrom
hipoventilasi lainnya misalnya sleep apnea syndrome, sindrom hipoventilasi pada
obesitas, dapat juga menyebabkan kelainan ini. Asidosis juga dapat berperan
sebagai vasokonstriktor pembuluh darah paru tetapi dengan potensi lebih rendah.
Hiperkapnea secara tersendiri tidak mempunyai efek fasokonstriksi tetepi secara
tidak langsung dapat meningkatkan tekanan arteri pulmonalis melalui efek
asidosisnya. Eritrositosis yang terjadi akibat hipoksia kronik dapat
meningkatkan vikositas darah sehingga menyebabkan peningkatan tekanan arteri
pumonalis.
·
Idiopatik
Kelainan idiopatik ini didapatkan pada pasien
hipertensi pulmonal primer yang ditandai dengan adanya lesi pada arteri pulmonal
yang kecil tanpa didapatkan adanya penyakit dasar lainnya baik pada paru maupun
pada jantung. Secara histopatologis di dapatkan adanya hipertrofi tunika media,
fibrosis tunika intima, lesi pleksiform serta pembentukan mikro thrombus.
Kelainan ini jarang di dapat dan etiologinya belum di ketahui. Walaupun sering
di kaitkan dengan adanya penyakit kolagen, hipertensi portal, penyakit autoimun
lainnya serta infeksi HIV.
Patofisiologi
Apapun penyebab penyakit awalnya, sebelum timbul kor pulmonal
biasanya terjadi peningkatan resistensi vaskular paru-paru dan hipertensi
pulmonal. Hipertensi
pulmonal pada akhirnya meningkatkan
beban kerja dari ventrikel kanan, sehingga mengakibatkan hipertrofi dan
kemudian gagal jantung. Titik kritis dari rangkaian kejadian ini nampaknya
terletak pada peningkatan resistensi vaskular paru-paru para arteria dan
arteriola kecil.
Hipertensi pulmonal dapat diartikan sebagai
penyakit arteri kecil pada paru yang ditandai dengan proliferasi vaskuler dan
remodeling. Hal ini pada akhirnya dapat menyebabkan meningkatnya resistensi
pembuluh darah paru yang mengakibatkan terjadinya gagal ventrikel kanan dan
kematian. Hipertensi pulmonal dibagi menjadi primer dan sekunder. Hipertensi
pulmonal primer adalah hipertensi pulmonal yang tidak disebabkan oleh adanya
penyakit jantung, parenkim paru, maupun penyakit sistemik yang
melatarbelakanginya. Hipertensi pulmonal lain selain kriteria tersebut disebut
hipertensi pulmonal sekunder. Hipertensi pulmonal akibat komplikasi kronis paru
(sekunder) didefinisikan sebagai peningkatan rata-rata tekanan arteri pulmonal
(TAP) / pulmonary arterial pressure istirahat, yakni >20
mmHg. Pada hipertensi pulmonal primer angka ini lebih tinggi yakni >25 mmHg.
Terdapat tiga faktor yang
telah diketahui dalam mekanisme terjadinya hipertensi pulmonal yang menyebabkan
meningkatnya resistensi vaskular. Ketiganya adalah mekanisme vasokonstriksi,
remodeling dinding pembuluh darah pulmonal, dan trombosis in situ. Ketiga mekanisme ini terjadi akibat adanya dua faktor
yakni gangguan produksi zat-zat vasoaktif seperti, nitric oxide dan prostacyclin,
serta akibat ekspresi berlebihan secara kronis dari mediator vasokonstriktor
seperti, endothelin-1.
Hipertensi pulmonal
menyebabkan meningkatnya kinerja ventrikel kanan dan dapat mengakibatkan
dilatasi atau hipertrofi bilik kanan jantung. Timbulnya keadaan ini diperberat
dengan adanya polisitemia akibat hipoksia jaringan, hipervolemia akibat adanya
retensi air dan natrium, serta
meningkatnya cardiac output.
Ketika jantung kanan tidak lagi dapat melakukan adaptasi dan kompensasi maka
akhirnya timbul kegagalan jantung kanan yang ditandai dengan adanya edema
perifer.
Secara garis besar
patognesis cor pulmonale dapat digambarkan
sebagai berikut (gambar bawah)
- Hipoventilasi alveoli
- Menyempitnya area aliran darah dalam paru ( vascular bed )
- Terjadinya pintas (shunt) dalam paru
- Peningkatan tekanan arteri pulmonal
- Kelainan jantung kanan
- Kelainan karena hipoksemia relatif pada
miokardium
- Gagal jantung kanan
Penyakit-penyakit yang dapat menyebabkan kor pulmonale
adalah penyakit yang secara primer menyerang pembuluh darah paru-paru, seperti
emboli paru-paru berulang, dan penyakit yang mengganggu aliaran darah paru-paru
akibat penyakit pernapasan obstruktif atau restriktif. PPOM terutama jenis
bronkitis, merupakan penyebab tersering dari kor pulmonal. Penyakit-penyakit
pernapasan restriktif yang menyebabkan kor pulmonal dapat berupa
penyakit-penyakit ”intrinsik” seperti fibrosis paru-paru difus, dan kelainan ”ektrinsik”
seperti obesitas yang ekstrim, kifoskoliosis, atau gangguan neuromuskuler berat
yang melibatkan otot-otot pernapasan. Akhirnya, penyakit vaskuler paru-paru
yang mengakibatkan obstruksi terhadap aliran darah dan kor pulmonale cukup
jaran terjadi dan biasanya merupakan akibat dari emboli paru-paru berulang.
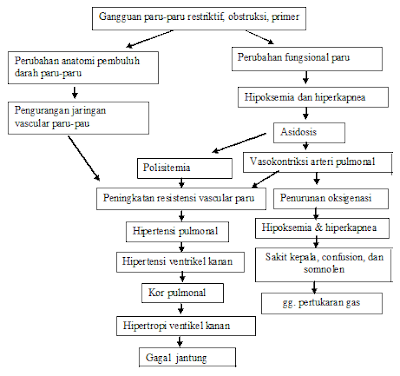 |
| Skema Patofisiologi Kor Pulmonal |
Apapun penyakit awalnya, sebelum timbul kor pulmonale biasanya terjadi
peningkatan resistensi vaskuler paru-paru dan hipertensi pulmonar. Hipertensi pulmonar
pada akhirnya meningkatkan beban kerja dari ventrikel kanan, sehingga
mengakibatkan hipertrofi dan kemudian gagal jantung. Titik kritis dari
rangkaian kejadian ini nampaknya terletak pada peningkatan resistensi vaskuler
paru-paru pada arteria dan arteriola kecil.
Dua mekanisme dasar yang mengakibatkan peningkatan resistensi vaskuler paru-pru
adalah :
Mekanisme yang pertama tampaknya paling penting dalam patogenesis kor pulmonal.
Hipoksemia, hiperkapnea, dan asidosis yang merupakan ciri khas dari PPOM
bronkitis lanjut adalah contoh yang paling baik untuk menjelaskan bagaimana
kedua mekanisme itu terjadi. Hipoksia alveolar (jaringan) memberikan rangsangan
yang lebih kuat untuk menimbulkan vasokontriksi pulmonar daripada hipoksemia.
Selain itu, hipoksia alveolar kronik memudahkan terjadinya hipertrofi otot
polos arteriola paru-paru, sehingga timbul respon yang lebih kuat terhadap
hipoksia akut. Asidosis, hiperkapnea dan hipoksemia bekerja secara sinergistik
dalam menimbulkan vasokontriksi. Viskositas (kekentalan) darah yang meningkat
akibat polisitemia dan peningkatan curah jantung yang dirangsang oleh hipoksia
kronik dan hiperkapnea, juga ikut meningkatkan tekanan arteria paru-paru.
Mekanisme kedua yang turut meningkatkann resistensi vaskuler dan tekanan
arteria paru-paru adalah bentuk anatomisnya. Emfisema dicirikan oleh kerusakan
bertahap dari struktur alveolar dengan pembentukan bula dan obliterasi total
dari kapiler-kapiler disekitarnya. Hilangnya pembuluh darah secara permanen
menyebabkan berkurangnya anyaman vaskuler. Selain itu, pada penyakit
obstruktif, pembuluh darah paru-paru juga tertekan dari luar karena efek
mekanik dari volume paru-paru yang besar. Tetapi, peranan obstruksi dan
obliterasi anatomik terhadap anyaman vaskuler diperkirakan tidak sepenting
vasokontriksi hipoksik dalam patogenesis kor pulmonale. Kira-kira duapertiga
sampai tigaperempat dari anyaman vaskuler harus mengalami obstruksi atau rusak
sebelum terjadi peningkatan tekanan arteria paru-paru yang bermakna. Asidosis
respiratorik kronik terjadi pada beberapa penyakit pernapasan dan penyakit
obstruktif sebagai akibat hipoventilasi alveolar umum atau akibat kelainan
perfusi-ventilasi.
Sirkulasi paru-paru terletak diantara ventrikel kanan dan
kiri untuk tujuan pertukaran gas. Dalam keadaan normal, aliran darah dalam
anyaman vaskuler paru-paru tidak hanya tergantung dari ventrikel kanan tetapi
juga dari kerja pompa pada pergerakan pernapasan. Karena sirkulasi paru-paru
normal merupakan sirkulasi yang bertekanan dan resistensi rendah; maka curah
jantung dapat meningkat sampai beberapa kali (seperti yang terjadi pada waktu
latihan fisik) tanpa peningkatan bermakna dari tekanan arteria pulmonalis.
Keadaan ini dapat terjadi karena besarnya kapasitas anyaman vaskuler paru-paru,
dimana perfusi normal hanya 25% dalam keadaan istirahat, serta kemampunan untuk
menggunakan lebih banyak pembuluh sewaktu latihan fisik.
Kor pulmonal biasanya timbul kronis, namun terdapat 2 keadaan
yang dapat menyebabkan kor pulmonal akut, antara lain : emboli paru (lebih
sering) dan sindrom gangguan pernapasan akut (ARDS). Patofisiologi yang
mendasari emboli paru dalam menimbulkan kor pulmonal adalah adanya peningkatan
mendadak resistensi pulmonal. Dalam ARDS terdapat dua faktor yang menyebabkan
overload ventrikel kanan, yaitu proses patologi dari sindrom itu sendiri dan
adanya mekanisme ventilasi. Pada mekanisme ventilasi, volume udara tidal yang
semakin meninggi membutuhkan tekanan transpulmonal yang lebih tinggi.
Dalam kasus kor pulmonal kronik pada umumnya terjadi hipertrofi
ventrikel kanan. Dalam kor pulmonal akut dapat terjadi dilatasi ventrikel
kanan. Dalam kasus ARDS, cor pulmonale dapat berpotensi meningkatkan
kemungkinan pergeseran shunt kanan ke kiri melalui paten foramen ovale dan
mempunyai prognosis yang lebih buruk.
Pelebaran atau hipertrofi ventrikel kanan pada cor
pulmonale kronis adalah efek langsung dari kompensasi ventrikel akibat
vasokonstriksi pulmonal kronis dan hipertensi arteri pulmonalis yang
menyebabkan peningkatan beban kerja ventrikel kanan. Ketika ventrikel kanan
tidak mampu lagi mengimbangi beban kerja melalui dilatasi atau hipertrofi,
kegagalan ventrikel kanan dapat terjadi.
Beberapa mekanisme patofisiologis dapat menyebabkan
hipertensi pulmonal yang akan menyebabkan cor pulmonale, mekanisme tersebut
antara lain :
- Vasokonstriksi pulmonal akibat hipoksia alveolar
atau asidemia darah, hal ini dapat menyebabkan hipertensi pulmonal dan
jika hipertensi pulmonal tersebut cukup parah akan dapat menyebabkan cor
pulmonale
- Peningkatan viskositas darah yang menyebabkan
kelainan pada darah seperti : polisitemia vera, sickle cell disease,
makroglobulinemia
- Peningkatan aliran darah dalam vascular paru
- Hipertensi pulmonal idiopatik primer
Mekanisme diatas dapat
meningkatkan tekanan arteri pulmonalis.
Ventrikel kanan memiliki dinding yang lebih tipis
dibandingkan ventrikel kiri yang lebih memiliki fungsi sebagai pompa volume
dibandingkan pompa tekanan. Ventrikel kanan memiliki fungsi yang lebih baik
dalam preload dibandingkan dengan afterload. Dengan adanya peningkatan
afterload, ventrikel kanan akan meningkatkan tekanan sistolik untuk menjaga
gradient. Pada titik tertentu, peningkatan tekanan arteri pulmonal lebih lanjut
menyebabkan dilatasi ventrikel kanan yang signifikan.
Adanya penurunan output ventrikel kanan dengan penurunan
diastolic ventrikel kiri menyebabkan penurunan output ventrikel kiri. Penurunan
output ventrikel kiri menyebabkan penurunan tekan darah di aorta dan menyebakan
menurunnya aliran darah pada arteri koronaria termasuk arteri koronaria kanan
yang menyuplai darah ke dinding ventrikel kanan. Hal ini menjadi suatu lingkaran
setan antara penurunan output ventrikel kiri dan ventrikel kanan.
Curah jantung dari ventrikel kanan seperti halnya di kiri
disesuaikan dengan preload,
kontraktilitas dan afterload. Meski
dinding ventrikel kanan tipis, namun masih dapat memenuhi kebutuhan saat
terjadi aliran balik vena yang meningkat mendadak (seperti saat menarik nafas).
Peningkatan afterload akan
menyebabkan perbesaran yang berlebihan.
Hal ini terjadi karena tahanan di pembuluh darah paru sebagai akibat gangguan
di pembuluh sendiri maupun akibat kerusakan parenkim paru. Peningkatan
afterload ventrikel kanan dapat terjadi karena hiperinflasi paru akibat PPOK /
COPD, sebagai akibat kompresi kapiler alveolar dan pemanjangan pembuluh darah
dalam paru. Peningkatan ini juga dapat terjadi ketika volume paru turun
mendadak akibat reseksi paru demikian pula pada restriksi paru ketika pembuluh
darah mengalami kompresi dan berubah bentuk. Afterload meningkat pada ventrikel kanan juga dapat ditimbulkan
pada vasokonstriksi dengan hipoksia atau asidosis (Sudoyo,W.2006).
Patologi hipertrofi ventrikel kanan
Sewaktu jantung mulai melemah, sejumlah respon adaptif
lokal mulai terpacu dalam upaya mempertahankan curah jantung. Respon tersebut
mencakup reaksi neurohumoral serta perubahan molekular dan morfologik di dalam
jantung. Salah satu respon neurohumoral yang paling dini terhadap penurunan
curah jantung adalah peningkatan aktivitas sistem saraf simpatis. Katekolamin
menyebabkan kontraksi lebih kuat otot jantung (efek inotropik positif) dan peningkatan
kecepatan jantung (Kumar, 2002).
Seiring dengan waktu, jantung yang kelebihan beban akan
berespon dengan mengalami berbagai remodelling,
termasuk hipertrofi dan dilatasi. Karena serat otot jantung pada orang dewasa
tidak lagi mampu berproliferasi secara bermakna, adaptasi struktural awal
terhadap beban kerja yang terus menerus tinggi adalah hipertrofi setiap serat
otot. Secara morfologi terdapat 2 jenis hipertrofi, yakni :
- Hipertrofi konsentrik. Pola hipertrofi ini terjadi akibat jantung hanya mendapat beban tekanan (misal, hipertensi, stenosis katup). Hipertrofi ditandai dengan peningkatan garis tengah setiap serat otot, menyebabkan ketebalan dinding ventrikel meningkat tanpa peningakatan ukuran rongga jantung.
- Hipertrofi eksentrik. Pola hipertrofi ini
terjadi apabila jantung mendapat beban volume abnormal, bukan beban tekanan
(misal, regurgitasi katup atau pirau abnornal). Pada keadaan ini panjang setiap
serat bertambah, ditandai dengan peningkatan ukuran jantung serta peningkatan
ketebalan dinding.
Hipertrofi mulanya berfungsi sebagai respon adaptif
positif, hampir sama dengan hipertrofi serat otot rangka yang memungkinkan
seorang atlet mengakomodasi peningkatan beban kerja. Meski memiliki efek
hemodinamik potensial, hipertrofi ini harus dibayar mahal oleh sel. Kebutuhan
oksigen miokardium yang mengalami hipertrofi meningkat, karena massa sel
miokard dan tegangan di dinding ventrikel meningkat. Hal ini pada akhirnya
menyebabkan iskemia miokardium yang akan mengganggu kontraktilitas miosit,
bahkan kematian prematur miosit (Kumar, 2002).
Peningkatan beban kerja jantung memudahkan terjadinya
dilatasi jantung, atau pembesaran rongga. Miokardium menjadi lebih tebal,
kurang elastis, dan tonus normal miokard menurun. Hal inilah yang kemudian
menyebabkan kardiomegali pada CHF. Saat miokard mengalami dilatasi, kemampuan
miokard untuk berkontraksi secara adekuat juga menurun, yang kemudian
menyebebkan terjadi dekompensasi (Francis, 2003).
Patogenesis gagal jantung
Gagal jantung adalah suatu sindrom klinis yang ditandai
dengan terganggunya struktur dan atau fungsi jantung, menyebabkan dispnea atau
fatik saat istirahat atau beraktivitas. Keadaan ini terjadi karena jantung
tidak mampu memompa darah dalam jumlah yang cukup untuk memenuhi kebutuhan
metabolisme jaringan. Yang tidak termasuk dalam definisi ini adalah kondisi
yang gangguan curah jantungnya terjadi akibat kekurangan darah arau proses lain
yang mengakibatkan gangguan aliran balik darah ke jantung (Nowak, 2004)
Curah jantung yang kurang memadai, juga disebut forward failure, hampir selalu disertai
dengan peningkatan kongsti (bendungan) di sirkulasi vena (backward failure), karena ventrikel yang lemah tidak mampu
menyemprotkan dalam jumlah normal darah vena yang disalurkan ke dalamnya
sewaktu diastol (Nowak, 2004).
Penyebab tersering gagal jantung sisi kiri adalah
hipertensi sistemik, penyakit katup mitral atau aorta, penyakit jantung
iskemik, dan penyakit miokardium primer. Penyebab tersering gagal jantung kanan
adalah gagal ventrikel kiri, yang menyebabkan kongesti paru dan peningkatan
tekanan arteria pulmonalis. Gagal jantung kanan juga dapat terjadi tanpa
disertai gagal ventrikel kiri, seperti pada pasien dengan penyakit intrinsik
parenkim paru dan / pembuluh paru (kor pulmonale) dan pada pasien dengan
penyakit katup pulmonal atau trikuspid. Keadaan ini kadang terjadi pada
penyakit jantung kongenital.
Faktor-faktor penyebab
gagal jantung kongestif (Nowak, 2004) :
- Kelemahan miokard
Kelemahan miokard terutama disebabkan oleh
atherosklerosis dan stenosis pada arteri koroner. Ketika stenosis mencapai
50-70%, hanya kebutuhan oksigen miokard pada istirahat yang dapat dipenuhi.
Atheroskerosis secara progresif akan menyebabkan hipoksia jaringan dan
nekrosis. Miokard yang mengalami nekrosis akan akan digantikan oleh jaringan
ikat fibrosa yang lebih kaku, mengakibatkan penurunan compliance ventrikular.
Proses lain yang menyebabkan kelemahan miokard adalah
trombosis di arteri koroner, vasospasme yang berkembang pada penderita infark miokard, miokarditis atau kardiomiopati.
- Restriksi sistem pompa
Bahkan saat mikardium tidak mengalami kerusakan dan
secara adekuat disuplai oleh oksigen, jantung masih tidak dapat menjalankan
fungsi pompanya secara adekuat karena adanya restriksi pada sistem pompa.
Malfungsi katup jantung adalah salah satu penyebabnya. Katup yang inkompeten,
tidak dapat menutup dengan kuat, akan menyebabkan aliran balik (backward) dalam
sirkulasi jantung atau paru. Jika katup tidak dapat terbuka secara nomal,
penurunan aliran darah menuju jantung dapat menyebabkan penurunan cardiac output.
Keadaan lain yang dapat mengganggu sistem pompa jantung
antara lain malformasi kongenital, massa intrakardia (tersering adalah myxoma,
tumor endotel pada atrium kiri; 35-50% tumor primer kardia), atau disritmia.
Disritmia dapat disebabkan oleh iskemia, infark, imbalans elektrolit, atau
keadaan lain yang dapat mengganggu sistem konduksi jantung.
- Peningkatan afterload
Kegagalan mempertahankan cardiac output juga dapat terjadi akibat overload. Saat miokardium
secara konstan mengalami beban fisik yang tinggi, volume sekuncup dan
kontraktilitas jantung akan menurun secara bermakna. Penurunan ini terjadi
terutama saat terjadi peningkatan afterload. Keadaan ini dijumpai pada kor
pulmonal atau hipertensi sistemik. Pada kor pulmonal, ventrikel kanan
dihadapkan pada penyakit paru tertentu yang menyababkan hipertensi pulmonal.
Pada kasus hipertensi sistemik, peningkatan tekanan darah akan menyebabkan peningkatan resistensi yang
harus diatasi oleh ventrikel kiri untuk mempertahankan cardiac output.
Manifestasi Klinis dan Diagnosis
Manifestasi klinis kor pulmonal umumnya tidak spesifik.
Pasien bisa asimptomatik, khususnya pada awal perjalanan penyakit, dan sering
kali tanda dan gejala penyakit ditutupi oleh penyakit paru yang mendasari.
Diagnosis kor pulmonale
terutama berdasarkan pada dua kriteria yaitu:
Adanya hipoksemia menetap, hiperkapnea, dan asidosis atau
pembesaran ventrikel kanan pada radiogram menunjukan kemungkinan penyakit
paru-paru yang mendasarinya. Adanya emfisema cenderung mengaburkan gambaran
diagnosis kor pulmonale. Dispnea timbul sebagai gejala emfisema dengan atau
tanpa kor pulmonale. Dispnea yang memburuk dengan mendadak atau kelelahan,
siknop pada waktu bekerja, atau rasa tidak enak angina pada substernal
mengisyaratkan keterlibatan jantung. Tanda-tanda fisik dari hipertensi pulmonal
berupa kuat angkat sistolik pada area parasternal, mengerasnya bunyi pulmonik
kedua,dan bising akibat insufisiensi katup trikuspidalis dan pulmonalis, irama
gallop (S3 dan S4) distensi vena jugularis dengan gelombang A yang menonjol, hepatomegali,
dan edema perifer dapat terlihat pada pasien dengan gagal ventrikel kanan.
Pada pemeriksaan fisik ditemukan sianosis, jari tabuh,
peningkatan tekanan vena jugularis, heaving ventrikel kanan
atau irama derap, pulsasi menonjol di sternum bagian bawah atau
epigastrium (parasternal lift), pembesaran hepar dan nyeri
tekan, asites, dan edema.
Anamnesis
Anamnesis merupakan wawancara medis yang merupakan tahap awal dari
rangkaian pemeriksaan pasien, baik secara langsung pada pasien atau secara
tidak langsung. Tujuan dari anamnesis adalah mendapatkan informasi menyeluruh
dari pasien yang bersangkutan. Informasi yang dimaksud adalah data medis
organobiologis, psikososial, dan lingkungan pasien, selain itu tujuan yang
tidak kalah penting adalah membina hubungan dokter pasien yang profesional dan
optimal. Pada anamnesis, selain data-data pribadi seperti jenis kelamin, umur,
pekerjaan, dan keluhan utama, perlu ditanyakan riwayat penyakit dulu dan
sekarang. Riwayat penyakit dulu meliputi pertanyaan yang menanyakan apakah
pasien dulu pernah mengalami penyakit-penyakit tertentu yang memungkinkan
adanya hubungan dengan penyakit yang dialami sekarang. Sedangkan riwayat
penyakit sekarang biasanya merupakan cerita yang kronologis, terinci, dan jelas
mengenai keadaan kesehatan pasien sejak sebelum keluhan utama sampai pasien
datang berobat.
Selain hal-hal tersebut, perlu ditanyakan segala hal yang menyangkut batuk
dan sesak napas. Seperti kapan saja batuknya (apakah pada pagi hari, siang
hari, atau malam hari), seperti apa batuknya (apakah terus-menerus atau tidak),
ada dahak atau tidak. Jika terdapat dahak, ditanyakan berapa banyak dahaknya,
warna apa dahaknya, apakah dahaknya berbau atau tidak. Selain batuk, perlu
ditanyakan juga apakah ada sesak napas. Jika ada, ditanyakan kapan saja sesak
napas tersebut terjadi, sejak kapan, dan apakah sesak napas diikuti rasa nyeri
atau tidak.
Perlu dilakukan ananmesis yang teliti ada tidaknya
penyakit paru yang mendasari dan jenis kelainan paru seperti batuk kronik yang
produktif, sesak napas waktu beraktivitas, napas yang berbunyi, mudah fatig,
dan kelemahan. Pada fase awal berupa pembesaran ventrikel kanan, tidak
menimbulkan keluhan, jadi lebih banyak keluhan akibat penyakit parunya. Keluhan
akibat pembesaran ventrikel kanan baru timbul bila sudah ada gagal jantung
kanan, misalnya edema dan nyeri perut kanan atas. Infeksi paru sering
mencetuskan gagal jantung, hipersekresi bronkus, edema alveolar, serta
bronkospasme yang menurunkan ventilasi paru lalu timbul gagal jantung kanan.
Gejala
Pasien dapat mengeluhkan cepat letih, teakipnea, sesak
saat beraktivitas (dyspnea d’effort)
dan batuk. Nyeri dada angina juga dapat terjadi dan sering disebabkan akibat
iskemia ventrikel kanan (biasanya nyeri dada tidak respon dengan nitrat) atau
peregangan arteri pulmonal.
Hemoptosis dapat terjadi akibat ruptur arteri pulmonal
yang mengalami dilatasi atau athrosklerotik. Kondisi lain yang dapat meyebabkan
hemoptoe seperti infark paru, tumor, dan bronkiektasis harus dieksklusikan
terlebih dahulu. Pada sejumlah kecil kasus pasien mengeluhkan suara serak (hoarseness) akibat kompresi nervus laringeal
rekuren kiri akibat dilatasi arteri pulmonal.
Pada kasus yang lanjut, kongesti hepatik sekunder akibat
gagal ventrikel kanan dapat menyebabkan timbulnya anoreksia, rasa tidak enak
pada daerah hipokondrium kanan, dan ikterik. Selain itu, pingsan saat beraktivitas,
yang juga terjadi pada kasus yang berat, menandakan kegagalan dalam
meningkatkan COP selama exercise,
menyebabkan hipotensi yang bermakna.
Peningkatan tekanan arteri paru dapat menyebabkan
peningkatan tekanan atrium kanan, vena perifer dan kapiler. Akibat peningkatan
gradien hidrostatik, terjadi transudasi cairan dan terakumulasi menjadi edema
perifer. Selain itu hipoksemia yang sering terjadi pada pasien PPOK juga dapat
menyebabkan penurunan GFR dan retensi garam dan air, sehingga menyebabkan edema
perifer.
Membedakan gagal jantung kiri dan gagal jantung kanan
Berdasarkan gejala yang timbul, dapat dibedakan sisi
jantung yang mengalami kegagalan (failure),
apakah gagal jantung sisi kiri atau sisi kanan. Atrium kiri menerima oksigen
dari paru dan meneruskannya ke ventrikel kiri, yang kemudian memompanya ke
seluruh tubuh. Jika ventrikel kiri tidak memompa secara efisien, darah akan
kembali masuk ke pembuluh darah paru, dan kadang cairan dapat masuk ke ruang
pernafasan, menyebabkan kongesti. Kongesti paru yang terjadi dapat menyebabkan
sesak nafas. Gejala lain dari gagal ventrikel kiri adalah lemas (fatik),
dispnea (orthopnea, paroksismal nokturnal
dispnea), dan produksi sputum (kadang disertai darah) akibat kongesti paru.
Gagal jantung kanan terjadi saat resistensi aliran darah
dari jantung kanan (atrium kanan, ventrikel kanan, paru atau arteri pulmonal)
menuju paru atau saat katup trikuspid, yang memisahkan atrium kanan dan
ventrikel kanan tidak berfungsi dengan baik. Hal ini kemudian akan menyebabkan
aliran balik dan peningkatan tekanan jantung kanan. Tekanan juga akan meningkat
di hati dan vena tungkai, menyebabkan pembesaran hati disertai nyeri, asites
dan edema tungkai . Gejala utama dari gagal jantung kanan adalah edema dan
nokturia (buang air kecil berlebihan pada malam hari karena terjadi
redistribusi cairan saat pasien berbaring).
Karena CHF (Chronic
Heart Failure) menyebabkan tubuh terisi oleh cairan yang berlebihan, ginjal
mungkin tidak lagi dapat membuang natrium dan air, manimbulkan gagal ginjal
akut (dalam kasus CHF, gagal ginjal dapat besifat sementara dan akan membaik
jika diberikan terapi yang tepat). Natrium yang normalnya dielimansi melalui
urin akan tetap berada dalam tubuh, sehingga menyebabkan semakin banyak cairan
terakumulasi dalam tubuh (Soufer, 2007).
Pemeriksaan Fisik
Tanda
Pemeriksaan fisik dapat
memberikan gambaran penyakit paru yang mendasari atau menunjukkan tanda-tanda
gagal jantung kanan.
- Inspeksi : peningkatan diameter dinding dada antero-posterior (barrel chest), retraksi dinding dada, distensi vena leher, sianosis.
- Palpasi : Hipertrofi Ventrikel Kanan ditandai dengan mengangkat parasternal atau subxiphoid kiri. Hepatojugular refluks dan hati yang teraba adalah tanda-tanda kegagalan RV dengan kongesti vena sistemik. Pada pemeriksaan ekstremitas bawah terdapat edema pitting.
- Perkusi : hipersonor, asites (shifting dullness)
- Auskultasi : wheezing dan crackles dapat terdengar karena penyakit paru yang mendasari (misal pada PPOK), turbulensi yang terjadi akibat thromboemboli paru dapat terdengar sebagai bunyi systolic bruits pada paru, murmur ejeksi sistolik di regio arteri pulmonum, murmur sistolik pada kusus regurgitasi trikuspid.
Diagnosis cor pulmonale dapat
ditegakkan jika terbukti terdapat adanya hipertensi pulmonal akibat dari
kelainan fungsi dan atau struktural paru. Untuk menegakkan diagnosis cor pulmonale secara pasti maka
dilakukan prosedur anamnesis, pemeriksaan fisik dan pemeriksaan penunjang
secara tepat. Pada anamnesis dan pemeriksaan fisik pemeriksa dapat menemukan
data-data yang mendukung ke arah adanya kelainan paru baik secara struktural
maupun fungsional. Adanya hipertensi pulmonal tidak dapat ditegakkan secara
pasti dengan hanya pemeriksaan fisik dan anamnesis tetapi membutuhkan
pemeriksaan penunjang.
Pada cor pulmonale selama jantung
masih bisa melakukan kompensasi terhadap hipertensi pulmonal, anamnesis pada
penderita cor pulmonale hanya
didapatkan keluhan yang terkait dengan gangguan yang melatarbelakanginya.
Keluhan yang biasanya didapatkan adalah batuk produktif, sesak nafas saat
aktivitas (dispneu on effort), adanya
mengi, cepat letih, dan lemas. Ketika progresivitas penyakit bertambah keluhan
yang sering muncul adalah sesak nafas walaupun tidak beraktivitas, tachypnea, orthopnea, edema, dan perasaan tidak nyaman pada kuadran kanan
atas.
Pada pemeriksaan fisik didapatkan bentuk dada dengan diameter terbesar
anteroposterior atau disebut barrel chest.
Pada pemeriksaan auskultasi paru didapatkan memanjangnya suara nafas ekspirasi
dan pada pasien eksaserbasi biasanya didapatkan mengi dan ronki. Pasien yang telah menjadi gagal jantung kanan
didapatkan tanda-tanda seperti edema, peningkatan tekanan vena jugularis,
refluks hepatojugular, pulsasi epigastrium dan parasternal, asites,
hepatomegali dan takikardia. Menurunnya cardiac
output dapat menyebabkan hipotensi dan pulsasi yang lemah. Pada pemeriksaan
jantung pasien dengan gagal jantung kanan didapatkan kardiomegali ventrikel
kanan yang menyebabkan batas jantung kanan bawah bergeser ke bawah kanan. Pada
auskultasi didapatkan suara gallop S3 disertai meningkatnya intensitas bunyi
P2. Insufisiensi katup trikuspid ditandai dengan adanya pansistolik murmur yang
terdengar di parasternal kiri bawah dan mengeras dengan inspirasi. Selain itu,
dapat pula terdengar ejeksi sistolik pulmonal.
Pemeriksaan Penunjang
Pemeriksaan penunjang untuk mengetahui secara pasti tejadinya cor pulmonale adalah dengan kateterisasi
jantung kanan (Swan-Ganz catheterization)
untuk mengukur secara pasti hipertensi pulmonal. Kateterisasi jantung kanan ini
dimasukkan melalui vena sentral (V. axillaris, v, jugularis, atau v.
brachiocephalica) dan diteruskan ke dalam ventrikel kanan melalui katup
trikuspid dan diteruskan ke dalam arteri pulmonalis.
Dalam pemasangannya pasien diharuskan puasa 8 jam sebelumnya. Operator
harus memperhatikan gambaran radiologis sebelumnya agar dalam memasang kateter
tidak mencederai organ yang dilewati. Adapun penggunaan kateter ini memiliki
resiko antara lain, infeksi, emboli, jendalan darah dan dapat menyebabkan
aritmia. Penggunaan kateter ini masih sangat terbatas karena sifatnya yang
invasif, menimbulkan rasa tidak nyaman, dan biaya yang diperlukan cukup tinggi.
Mengingat banyaknya kekurangan dengan menggunakan kateter Swan-Ganz maka untuk menunjang
diagnosis cor pulmonale diperlukan
pemeriksaan-pemeriksaan lain yang lebih mudah, tidak invasif, dan lebih
terjangkau. Pemeriksaan penunjang yang dapat dilakukan antara lain:
1.
Pemeriksaan laboratorium
Pemeriksaan laboratorium ditujukan untuk mengetahui penyakit yang mendasari
dan untuk menilai komplikasi serta perjalanan penyakit. Pemeriksaan yang
dilakukan antara lain, hematokrit untuk mengetahui polisitemia, antinuclear antibody untuk mengetahui
penyakit vaskuler kolagen seperti skleroderma, proteins S dan C, antitrombin
III, factor V Leyden, antikardiolipin
antibodi, dan homocysteine untuk
mengetahui hiperkoagulasi, analisis gas darah untuk mengetahui saturasi
oksigen, pemeriksaan kadar BNP (Brain
Natruretic Peptide) untuk
mengatahui hipertensi pulmonal dan gagal jantung kanan, serta pemeriksaan
spirometri untuk mengetahui status fungsional paru.
2.
Pemeriksaan radiologi
a. Foto Toraks
Pada pasien dengan cor pulmonale hasil
foto toraks didapatkan pelebaran arteri pulmonal sentral. Hipertensi pulmonal
dicurigai jika ditemukan diameter arteri pulmonal desenden kanan lebih lebar
dari 16 mm dan arteri pulmonal kiri lebih lebar dari 18 mm. Pelebaran jantung
kanan menyebabkan diameter transversal meningkat dengan cardiothorax ratio (CTR) 50% dan bayangan jantung melebar ke kanan
pada foto toraks posisi anteroposterior. Pada foto toraks, tampak
kelainan paru disertai pembesaran ventrikel kanan, dilatasi arteri pulmonal,
dan atrium kanan yang menonjol. Kardiomegali sering tertutup oleh hiperinflasi
paru yang menekan diafragrna sehingga jantung tampaknya normal. Pembesaran ventrikel
kanan lebih jelas pada posisi oblik atau lateral. Harus diteliti adanya
kelainan parenkim paru, pleura atau dinding, dan rongga toraks.
Pada pasien dengan PPOK didapatkan gambaran sela iga melebar, diafragma
mendatar dan gambaran pinggang jantung pendulum. Pada foto lateral
didapatkan pengisian ruang retrosternal dan meningkatnya diameter toraks
anterroposterior.
 |
| Gambar Foto toraks posisi anteroposterior |
b.
Ekokardiografi
Salah satu pencitraan yang bisa digunakan untuk melakukan penegakan
diagnosis cor pulmonale adalah dengan ekokardiografi. Pada ekokardiogafi, dimensi ruang ventrikel kanan membesar, tapi struktur
dan dimensi ventrikel kiri normal. Pada gambaran ekokardiografi katup pulmonal
gelombang ‘a’ hilang, menunjukkan hipertensi pulmonal. Kadang-kadang dengan
pemeriksaan ekokardiografi sulit terlihat katup pulmonal karena accoustic
window sempit akibat penyakit paru.
Pemeriksaan dengan gelombang suara menggunakan Doppler ekokardiografi ini memungkinkan penghitungan gradien
tekanan yang transtrikuspid dari kecepatan puncak pancaran regurgitan katup
trikuspid, yakni dengan menggunakan persamaan Bernouili. Dengan asumsi bahwa tekanan atrium kanan adalah 5 mmHg
maka tekanan sistolik ventrikel kanan yang identik dengan tekanan sistolik
arteri pulmonal dapat diestimasikan. Caranya, yakni dengan menjumlahkan tekanan
atrium kanan dengan gradient tekanan transtrikuspid.
Pada pasien PPOK (COPD) penggunaan Doppler
ekokardiografi ini kurang efektif karena hiperinflasi dan pengisian ruang
retrosternal yang menyebabkan transmisi gelombang suara kurang optimal. Computed tomography (CT) scan, Magnetic Resonance Imaging (MRI), maupun ekokardiografi dua dimensi
dapat digunakan untuk menilai ketebalan dinding ventrikel kanan sehingga dapat
mengetahui hipertropi atau dilatasi ventrikel kanan.
3.
Pemeriksaan EKG
Pada EKG terdapat tanda-tanda hipertrofi ventrikel kanan
dan pembesaran atrium kanan, P pulmonal, aksis QRS ke kanan, atau right
bundle branch block (RBBB), voltase rendah karena hiperinflasi,
RS-T sagging II, III, aVF, tetapi kadang-kadang
EKG masih normal. Gelombang S yang dalam pada V6. EKG sering menyerupai infark
miokard yaitu adanya gelombang Q pada II, III, aVF namun jarang dalam dan lebar
seperti pada infark miokard inferior.
Gambaran abnormal cor
pulmonale pada pemeriksaan EKG dapat berupa:
a. Deviasi sumbu ke kanan. Sumbu gelombang p + 900
atau lebih.
b. Terdapat pola S1S2S3
c. Rasio amplitude R/S di V1 lebih besar dari sadapan 1
d. Rasio amplitude R/S di V6 lebih kecil dari sadapan 1
e. Terdapat pola p
pulmonal di sadapan 2,3, dan aVF
f. Terdapat pola S1 Q3 T3 dan
right bundle branch block komplet
atau inkomplet.
g. Terdapat gelombang T terbalik, mendatar, atau bifasik
pada sadapan prekordial.
h. Gelombang QRS dengan voltase lebih rendah terutama
pada PPOK karena adanya hiperinflasi.
i.
Hipertrofi ventrikel kanan yang sudah lanjut dapat memberikan gambaran
gelombang Q di sadapan prekordial yang dapat membingungkan dengan infark
miokard.
j.
Kadang dijumpai kelainan irama jantung mulai dari depolarisasi prematur
atrium terisolasi hingga supraventrikuler takikardi, termasuk takikardi atrial
paroksismal, takikardi atrial multifokal, fibrilasi atrium, dan atrial flutter. Disritmia ini dapat
dicetuskan karena keadaan penyakit yang mendasari (kecemasan, hipoksemia,
gangguan keseimbangan asam-basa, gangguan elektrolit, serta penggunaan
bronkodilator berlebihan).
Diagnosis
kor pulmonal biasanya
menunjukkan kombinasi adanya gangguan respirasi yang dihubungkan dengan
hipertensi pulmonal dan adanya gangguan pada ventrikel kanan yang didapat
secara klinis, radiologis, elektrocardiogram. Sering ditemukan
kelainan tes faal paru (spirometri) dan analisis gas darah. Ada respons
polisitemik terhadap hipoksia kronik. Tes faal paru dapat menentukan penyebab
dasar kelainan paru. Pada analisis gas darah bisa ditemukan saturasi O2 menurun
PCO2 biasanya normal. Bila kor pulmonal disebabkan penyakit
vaskular paru, PCO2 biasanya normal. Bila kor pulmonal akibat
hipoventilasi alveolar (misalnya karena penyakit paru obstruktif menahun dengan
emfisema), PCO2 meningkat. Pada kateterisasi jantung ditemukan
peningkatan tekanan jantung kanan dan tahanan, pembuluh paru. Tekanan atrium
kiri dan tekanan baji kapiler paru normal, menandakan bahwa hipertensi pulmonal
berasal dari prakapiler dan bukan berasal dari jantung kiri.
Dalam praktek sehari-hari sering didapatkan kesulitan dalam membuat
diagnosis Kor pulmonal yakni bila keadaan pasien sedang stabil atau belum terjadi gagal
jantung kanan. Untuk itu dianjurkan membuatkan EKG dan pemeriksaan radiologis
dada secara serial.
Diagnosis Banding
Dalam mendiagnosis kor
pulmonal, penting untuk mempertimbangkan kemungkinan penyakit tromboemboli dan
hipertensi pulmonal sebagai etiologi. Diagnosis banding lain untuk cor
pulmonale antara lain :
- Gagal jantung kongestif
- Perikarditis konstriktif
- Kardiomiopati infiltrative
- Stenosis pulmonal
- Gagal jantung kanan akibat infark ventrikel kanan
- Gagal jantung kanan akibat penyakit jantung bawaan
- Defek septum ventrikel
- Hipertensi vena pulmonal yang biasanya diderita penderita stenosis katup mitral. Gambaran foto toraks berupa pembesaran atrium kiri, pelebaran arteri pulmonal karena peninggian tekanan aorta yang relatif kecil (pada fase lanjut), pembesaran ventrikel kanan, pada paru-paru terlihat tanda-tanda bendungan vena
- Perikarditis konstriktifa dapat dibedakan dengan test fungsi paru dan analisa gas darah.
Penatalaksanaan
Penatalaksanaan kor pulmonal kronis umumnya difokuskan pada pengobatan
penyakit paru yang mendasari dan meningkatkan oksigenasi dan fungsi ventrikel
kanan dengan meningkatkan kontraktilitas ventrikel kanan dan penurunan vasokonstriksi paru. Pada dasarnya adalah mengobati penyakit dasarnya. Penanganan kor pulmonal
ditujukan untuk memperbaiki hipoksia alveolar (dan vasokontriksi paru-paru yang
diakibatkanya) dengan pemberian oksigen konsentrasi rendah dengan hati-hati. Tujuan
pengobatan kor pulmonal pada PPOK ditinjau dari aspek jantung sama dengan
pengobatan kor pulmonal pada umumnya yaitu untuk :
- Mengoptimalkan efisiensi pertukaran gas
- Menurunkan hipertensi pulmonal
- Meningkatkan kelangsungan hidup
- Pengobatan penyakit dasar dan komplikasinya
(Sudoyo,W.2006).
Pemakaian
O2 yang terus menerus dapat menurunkan hipertensi pulmonal, polisitemia, dan
takipnea; memperbaiki keadaan umum, dan mengurangi mortalitas (kersten,1989).
Bronkodilator dan antibiotik membantu meredakan obstruksi aliran udara pada
pasien-pasien PPOK (COPD). Pembatasan cairan yang masuk dan diuretik mengurangi
tanda-tanda yang timbul akibat gaagal ventrikel kanan. Diuretik digunakan untuk
menurunkan volume pengisian ventrikel kanan pada pasien dengan kor pulmonum kronik.
Calsium channel blocker merupakan vasodilator arteri pulmonal yang telah
terbukti efikasinya pada penatalaksanaan jangka panjang pasien kor pulmonal
sekunder akibat hipertensi arteri pulmonum primer.
Indikasi utama pemberian antikoagulan oral pada manajemen
kor pulmonal adalah pada kondisi kor pulmonal yang disebabkan oleh tromboemboli
atau hipertensi pulmonal primer. Metilxantin, seperti halnya teofilin, dapat
digunakan sebagai terapi tambahan pada kor pulmonal sekunder akibat PPOK.
Selain memiliki efek bronkodilator, golongan ini dapat meningkatkan
kontraktilitas miokardium, menyebabkan efek vasodilatasi paru ringan dan
meningkatkan kontraktilitas diafragma.Terapi antikoagulansia jangka panjang
diperlukan jika terdapat emboli paru-paru berulang. Pengobatan terdiri dari:
- Tirah baring, diet rendah garam, dan medikamentosa berupa diuretik, digitalis, terapi oksigen, dan pemberian antikoagulan. Digitalis diberikan terutama bila terdapat gagal jantung kanan, tetapi yang paling penting adalah mengobati penyakit paru yang mendasarinya. Terapi oksigen sangat penting, bahkan kadang-kadang perlu ventilator mekanik bila terjadi retensi CO2 yang berbahaya (gagal napas). Pada kasus eksaserbasi akut insufisiensi paru, sering pasien perlu dirawat intensif untuk aspirasi sekret bronkus, pengobatan infeksi paru, bronkodilator, kortikosteroid, keseimbangan cairan, dan pengawasan penggunaan sedatif. Kadang-kadang diperlukan trakeostomi untuk membantu aspirasi sekret dan mengurangi ruang mati. Antikoagulan dapat mencegah trombosis yang memperberat penyakit paru obstruktif kronik
- Preventif, yaitu berhenti merokok olahraga dan teratur, serta senam pernapasan sangat bermanfaat walaupun harus dalam jangka panjang.
Oksigenasi
Pemberian oksigen
sangat penting pada pasien kor pulmonal, terutama bila diberikan secara terus
menerus. Pasien yang menderita kor pulmonal, tekanan parsial oksigen (PO2)
kemungkinan berada di bawah 55 mm Hg dan menurun lebih lanjut dengan latihan
dan saat tidur. Terapi oksigen dapat mengurangi vasokonstriksi paru yang
kemudian meningkatkan curah jantung, mengurangi simpatik vasokonstriksi,
mengatasi hipoksemia jaringan, dan meningkatkan perfusi ginjal.
Meskipun demikian,
masih dipertanyakan apakah oksigenasi dapat meningkatkan kelangsungan hidup
pada pasien dengan kor pulmonae karena gangguan paru selain PPOK . Kemungkinan
oksigenasi mungkin dapat mengurangi gejala-gejala dan perbaikan status
fungsional. Oleh karena itu, terapi oksigen memainkan peranan penting baik
dalam pengaturan langsung dan jangka panjang manajemen, terutama pada pasien
yang hipoksia dan menderita PPOK.
Mekanisme bagaimana
terapi oksigen dapat meningkatkan kelangsungan hidup belum diketahui. Ditemukan
2 hipotesis:
- Terapi oksigen mengurangi vasokonstriksi dan menurunkan resistensi vascular paru yang kemudian meningkatkan isi sekuncup ventrikel kanan
- Terapi oksigen meningkatkan kadar oksigen arteri dan meningkatkan hantaran oksigen ke jantung, otak, dan organ vital lain.
Pemakaian oksigen
secara berkelanjutan selama 12 jam (National Institute of Health/NIH, Amerika);
15 jam (British Medical Research Council/MRC dan 24 jam (NIH) meningkatkan
kelangsungan hidup dibandingkan dengan pasien tanpa terapi oksigen.
Indikasi terapi oksigen
(di rumah) adalah:
- PaO2
≤ 55 mmHg atau SaO2 ≤ 80%
- PaO2
55-59 mmHg disertai salah satu dari
1. Edema disebabkan gagal jantung kanan
2. P pulmonal pada EKG
3. Ertrositosis hematokrit > 56%.
Diuretik
Diuretik digunakan
sebagai terapi kor pulmonale, terutama jika volume pengisian ventrikel kanan
meningkat secara bermakna dan terjadi edema perifer. Golongan diretik dapat
meningkatkan fungsi kedua ventrikel. Meski demikian, diuretik dapat dapat
merugikan status hemodinamik jika tidak digunakan secara hati-hati. Penurunan
volume cairan dalam jumlah banyak dapat menurunkan cardiac output.
Komplikasi potensial
lain dari diuretik adalah terjadinya hipokalemi disertai alkalosis metabolik.
Gangguan elektrolit dan asam basa yang terjadi juga dapat menyebabkan aritmia
jantung, yang pada akhirnya juga memperburuk cardiac output. Jadi, diuretik
dapat digunakan sebagai manajemen kor pulmonale namun harus digunakan secara
hati-hati.
Diuretik diberikan bila
ditemukan tanda gagal jantung kanan. Pemberian diuretik yang berlebihan dapat
menimbulkan alkolosis metabolik yang bisa memicu peningkatan hiperkapnia. Di
samping itu dengan terapi diuretik dapat terjadi kekurangan cairan yang
mengakibatkan preload ventrikel kanan dan curah jantung menurun.
Contoh agen diuretik
yang digunakan dalam terapi kor pulmonal kronis adalah furosemide. Furosemide
adalah loop diuretik kuat yang bekerja pada loop of Henle, menyebabkan blok
reversibel dalam reabsorpsi natrium dan kalium klorida
Dosis dewasa:
20-80 mg / per hari/ PO / IV / IM (dosis
maksimum 600 mg / hari)
Vasodilator
Vasodilator telah digunakan sebagai
terapi jangka panjang pada kor pulmonale kronikum dengan hasil yang cukup
memuaskan. Golongan calcium channel blocker, seperti sustained release nifedipine dan diltiazem, dapat menurunkan
tekanan pulmonum, meski obat golongan ini lebih efektif digunakan pada pasien
hipertensi pulmonale primer dibanding sekunder. Calsium channel blockers dapat digunakan sebagai
vasodilator arteri pulmonalis yang telah terbukti keampuhannya dalam pengobatan
jangka panjang cor pulmonale kronis yang diakibatkan oleh hipertensi arteri
pulmonalis.
Golongan
vasodilator lain, seperti beta agonis, nitrat, dan ACE inhibitor telah dicoba,
namun tidak menunjukkan efek yang menguntungkan pada pasien PPOK, sehingga
tidak digunakan secara rutin (Sovari, 2011).
Vasodilator (nitrat, hidralazin,
antagonis kalsium, agonis alfa adrenergik, ACE inhibitor, dan prostaglandin
sampai saat ini belum direkomendasikan pemakaiannya secara rutin. Rubin
menemukan pedoman untuk menggunakan vasodilator bila didapatkan 4 respons
hemodinamik sebagai berikut:
- Resistensi
vaskular paru diturunkan minimal 20%
- Curah
jantung meningkatkan atau tidak berubah
- Tekanan
arteri pulmonal menurunkan atau tidak berubah
- Tekanan
darah sistemik tidak berubah secara signifikan.
Kemudian harus dievaluasi setelah 4 atau 5 bulan
untuk menilai apakah keuntungan hemodinamik di atas masih menetap atau tidak.
Pemakaian sildenafil untuk melebarkan pembuluh darah paru pada Primary Pulmonary Hypertension, sedang
ditunggu hasil penelitian untuk kor pulmonal lengkap
Beta-agonis
selektif
Beta-agonis selektif
memiliki keuntungan tambahan selain sebagai bronkodilator juga memiliki efek
kliren mukosiliar. Agonis beta
selektif memiliki keuntungan tambahan sebagai bronkodilator dan efek
mukosiliar. Epoprostenol, treprostinil, dan iloprost adalah analog prostasiklin
dan memiliki efek vasodilator yang kuat. Epoprostenol dan treprostinil
diberikan secara intravena dan iloprost sebagai inhaler. Bosentan yang
merupakan antagonis reseptor endotelin-A dan endotelin-B diindikasikan untuk
hipertensi arteri pulmonalis termasuk hipertensi pulmonal primer. Dalam uji
klinis, bosentan meningkatkan kapasitas, penurunan laju kerusakan klinis, dan
peningkatan hemodinamika.
Antikoagulan
Pemberian antikoagulan
pada kor pulmonal berdasarkan indikasi atas kemungkinan terjadinya tromboemboli
akibat pembesaran dan disfungsi ventrikel kanan dan adanya faktor imobilisasi
pada pasien ataupun adanya
hipertensi arteri pulmonal primer.
Di samping terapi
diatas pasien korpulmonal pada PPOK harus mendapat terapi standar untuk PPOK,
komplikasi dan penyakit penyerta (Sudoyo,W.2006).
Flebotomi
Tindakan flebotomi pada
pasien kor pulmonal dengan hematokrit yang tinggi diindikasikan jika hematokrit
> 55%. Sasarannya adalah penurunan Hct di bawah 50% (Sudoyo,W.2006).
Digitalis
Glikosida jantung seperti digitalis dapat digunakan pada gagal ventrikel
kanan karena dapat meningkatkan fungsi ventrikel kanan namun harus digunankan
secara hati-hati dan dihindari selama episode akut cor pulmonale.
Digitalis
hanya digunakan pada pasien kor pulmonal bila disertai gagal jantung kiri.
Digitalis tidak terbukti meningkatkan fungsi ventrikel kanan pada pasien kor
pulmonal dengan fungsi ventrikel kiri normal, hanya pada pasien kor pulmonal
dengan fungsi ventrikel kiri yang menurunkan digoksin bisa meningkatkan fungsi
ventrikel kanan. Di samping itu pengobatan dengan digitalis menunjukkan
peningkatan terjadinya komplikasi aritmia.
Digoxin
(Lanoxin)
Memiliki efek inotropik positif pada
gagal miokardium. Efek ini dicapai melalui penghambatan Na + / K +-ATPase
pompa, mengarah ke
peningkatan konsentrasi natrium
intraseluler bersama dengan seiring bertambahnya konsentrasi kalsium
intraseluler dengan mekanisme pertukaran kalsium-natrium. Hasilnya adalah
augmentasi kontraktilitas miokard.
Dosis Dewasa : 0,125-0,375 mg PO / IV /
IM
Teofilin
Selain efek
bronchodilatory, teofilin (methilxanthin) telah dilaporkan untuk mengurangi
resistensi pembuluh darah paru dan tekanan di arteri paru pada pasien kor
pulmonal kronis sekunder karena PPOK. Teofilin memiliki efek inotropik lemah
dan dengan demikian dapat meningkatkan ejeksi ventrikel kanan dan kiri.
Dosis rendah teofilin juga telah disarankan
karena memiliki efek anti-inflamasi yang membantu untuk mengontrol penyakit
paru-paru yang mendasari seperti PPOK. Sebagai hasilnya, penggunaan teofilin
dipertimbangkan sebagai terapi tambahan dalam pengobatan kor pulmonal kronis
atau dekompensasi dengan PPOK.
Teofilin (aminofilin, Theo-24, Theolair,
Theo-Dur)
Dosis Dewasa
Loading doses: 5,6 mg / kg IV selama 20 menit (berdasarkan aminofilin)
Maintanance doses:
IV infus pada 0,5-0,7 mg / kgBB / jam
Komplikasi
Komplikasi yang dapat timbul dari kor pulmonal adalah :
- Gagal jantung kanan
- Chronic heart failure (CHF)
- Gagal nafas
- Acute Kidney Injury
- Hemoptosis
- Trombosis vena dalam
Prognosis
Prognosis pulmonary heart disease / kor pulmonal sangat bervariasi, tergantung penjalanan alami penyakit
paru yang mendasari dan ketaatan pasien berobat. Penyakit bronkopulmonal
simtomatik angka kematian rata-rata 5 tahun sekitar 40-50%. Juga obstruksi
vaskular paru kronik dengan hipertrofi ventrikel
kanan mampunyai prognosis yang buruk. Biasanya pasien hipertensi pulmonal dengan
obstruksi vaskular kronik hanya bertahan hidup 2-3 tahun sejak timbulnya
gejala. Perkembangan kor pulmonal yang disebabkan penyakit primer pada paru
dapat menimbulkan prognosis yang lebih buruk. Contohnya, pasien dengan PPOK
yang memiliki komplikasi kor pulmonal memiliki angka harapan hidup 5 tahun
sebesar 30%. Prognosis pada keadaan akut akibat emboli paru masif atau ARDS
belum diketahui bersifat dependen atau independen terhadap kor pulmonal. Namun,
sebuah penelitian prospektif oleh Volschan et al mengindikasikan bahwa pada
kasus emboli paru, kor pulmonal dapat meningkatkan mortalitas. Pengamatan yang dilakukan tahun 1950
menunjukkan bahwa bila terjadi gagal jantung kanan yang menyebabkan
kongestinvena sistemik, harapan hidupnya menjadi kurang dari 4 tahun.
Walaupun demikian, kemampuan dalam penanganan pasien selama episode akut
yang berkaitan dengan infeksi dan gagal napas mangalami banyak kemajuan dalam 5
tahun terakhir.
Pasien yang mengalami pulmonary heart disease akibat obeliterasi pembuluh
darh arteri kecil yang terjadi secara perlahan-lahan akibat penyakit
intrinsiknya (misal emboli), atau akibat fibrosis interstisial harapan
untuk perbaikannya kecil karena kemungkinan perubahan anatomi yang terjadi
subah menetap. Harapan hidup pasien PPOK jauh lebih baik bila analisis gas
darahnya dapat dipertahankan mendekati normal.
Edukasi pasien mengenai pentingnya kepatuhan terhadap terapi medis yang
tepat sangat penting karena pengobatan, baik untuk hipoksia dan penyakit yang
mendasari dapat menentukan mortalitas dan morbiditas.
Daftar Pustaka/Referensi
- Assayag, P. (1997). Compensated cardiac hypertrophy: arrhythmogenicity and the new myocardial phenotype. I. Fibrosis. Cardiovascular Mysteri Series, 34, 439-444.
- Francis, G., & Tang, W. (2003).
Patophysiology of Congestive Heart Failure. MedReviews, 4.
- Kumar, V., Cotran, R. S., & Robbins, S. L.
(2007). Buku Ajar Patologi (7
ed. Vol. 2).
- Perhimpunan Dokter Paru Indonesia. (2003).
Penyakit Paru Obstruktif Kronis - Pedoman Diagnosis dan Penatalaksanaan di
Indonesia.
- GOLD. (2006). Global Strategy for Diagnosis,
Management, and Prevention of COPD.
- Kamangar, N. (2010). Chronic Obstructive
Pulmonary Disease Retrieved 11
November, 2015, from http://www.emedicine.medscape.com/article/297604-overview
- Khozhnevis, R., & Massumi, A. (1999).
Ventricular Arrythmia in Congestive Heart Failure. 26.
- SIGN. (2007). Cardiac Arrhytmia in Coronary Heart
Disease. NHS.
- Weitzenbaum, E. (2003). Chronic Cor Pulmonale. BMJ, 89, 225-230.
- Kurt J. Isselbacher, Eugene Braunwald, Jean D. Wilson,
Joseph & Martin, Anthony S Fauci, Dennis L Kasper, edis bahasa
Indonesia; Ahmad H. Asdie Prof. dr. Sp.PD, ke : Prinsip-prinsip Ilmu
Penyakit Dalam Harrison, edisi 15, volume 3, 2002, hal. 1222-1226.
- Mansjoer, A. 2001. Kapita Selekta Kedokteran
Edisi ketiga Jilid 1. Jakarta. Media aesculapius Fakultas Kedokteran
Universitas Indonesia
- Soeparman dan Warpadji Sarwono : Ilmu Penyakit
Dalam, Jilid 2, Cetakan ketiga, FKUI, Jakarta, 1998. Hal. 882-889.
- Sudoyo, W.
2006. Buku Ajar Ilmu Penyakit Dalam Jilid III. Jakarta. Pusat
Penerbitan Departemen Ilmu Penyakit Dalam Fakultas Kedokteran Universitas
indonesia.
- Dave, R. Cor Pulmonale. http://www.emedicine.com/article_corpulmonale,
diakses tanggal 4 November 2015
- Sherwood
L. Fundamentals of
physiology: a human perspective. 3rd ed. Belmont,
Calif. : Brooks/Cole ; 2006.
- Tortora
GJ. Principles of
anatomy and physiology.12th ed. Hoboken, NJ : J.
Wiley; 2009.
- Sovari
AA. Cor Pulmonale: Overview of Cor Pulmonale Management. Medscape. 2011.
- Weitzenblum
E, Chaouat A. Cor Pulmonale. Medscape. 2009;6(3): 177-185.
- Han
MK et all. Pulmonary disease and the heart. Medscape. 2007;116(25):
2992-3005.
- Mekontso
DA et all. Prevalence and prognosis of shunting across patent foramen
ovale during acute respiratory distress syndrome. Medscape. 2010;38(9):
1786-1792.
- Fedullo
PF et all. Chronic thromboembolic pulmonary hypertension. Medscape.
2001;345(20): 1465-1472.
- Anderson
JR, Nawarskas JJ. Pharmacotheurapetic management of pulmonary arterial
hypertension. Medscape. 2010;18(3): 148-162.
- Hoeper
MM. Drug treatment of pulmonary arterial hypertension : current and future
agents. Medscape. 2005;65(10): 1337-1354.
- Sitbon
O et all. Long term response to calcium channel blockers in idhiopathic
pulmonary arterial hipetension. Medscape. 2005;111(23): 3105-3111.
- Volschan
A et all. Predictors of hospital mortality in
hemodynamically stable patients with pulmonary embolism. Medscape.
2009;93(2): 135-140.
- Davey P. At a Glance Medicine. Edisi I. Erlangga: Jakarta. 2006. h. 4- 10, 138- 168.
- Fauci AS, Dennis LK, dkk. Heart failure and cor pulmonale. Dalam:Harrison’s Principles of Internal Medicine. Edisi 13. United States of America: The McGraw-Hill Companies Inc; 2008.p. 217-244
Kata kunci pencarian: Kor Pulmonal, Pulmonary Heart Disease, Kardiologi, Ilmu
Penyakit Dalam, Referat, SKP (Satuan Kredit Profesi), Kompetensi, pdf, word, .pdf, .doc, .docx, Makalah, Skripsi, Tesis, Desertasi, Jurnal, Artikel,
Karya Tulis Ilmiah, refrat, modul BBDM, Belajar Bertolak Dari Masalah, Problem Based Learning, askep (asuhan keperawatan)




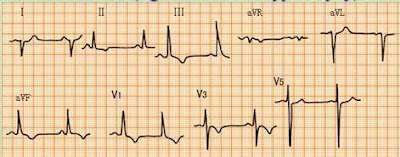






0 comments:
Posting Komentar