Definisi
ITP merupakan singkatan dari Idiopathic Thrombocytopenic
Purpura atau Purpura Trombositopenik Idiopatik. Idiopathic berarti tidak diketahui
penyebabnya. Thrombocytopenic yaitu jumlah keping darah (trombosit) yang dibawah nilai normal. Purpura berarti seseorang memiliki luka memar yang banyak
(berlebihan). Istilah ITP ini juga dapat merupakan singkatan dari Immune
Thrombocytopenic Purpura. (Family Doctor, 2006) atau ada
beberapa pihak yang menyebutnya Autoimmune Thrombocytopenic Purpura.
ITP merupakan suatu kelainan yang berupa
gangguan autoimun yang mengakibatkan
penurunan jumlah platelet yang disebut trombositopeni yang menetap, dengan
jumlah platelet dibawah normal. Trombositopeni dapat dibagi menjadi 4 tingkatan
diantara grade I dengan jumlah platelet 75.000-150.000/µL, grade II dengan
jumlah paltelet 50.000-<75.000/µL, grade III jumlah platelet
25.000-<50.000/µL, dan grade IV dengan jumlah platelet <25.000/µL.
(Alviana, 2011). ITP merupakan
kelainan autoimun di mana autoantibodi IgG dibentuk untuk mengikat trombosit.
Tidak jelas apakah antigen pada permukaan trombosit dibentuk. Meskipun antibodi
antitrombosit dapat mengikat komplemen, trombosit tidak rusak oleh lisis
langsung.
Trombosit berbentuk bulat kecil atau cakram oval dengan diameter 2-4µm.
Trombosit dibentuk di sumsum tulang dari megakariosit, sel yang sangat besar
dalam susunan hemopoietik dalam sumsum tulang yang memecah menjadi trombosit,
baik dalam sumsum tulang atau segera setelah memasuki kapiler darah, khususnya
ketika mencoba untuk memasuki kapiler paru. Tiap megakariosit menghasilkan
kurang lebih 4000 trombosit (Ilmu Penyakit Dalam Jilid II).
Megakariosit tidak meninggalkan sumsum tulang untuk memasuki darah.
Konsentrasi normal trombosit ialah antara 150.000 sampai 350.000 per
mikroliter. Volume rata-ratanya 5-8fl. Dalam keadaan normal, sepertiga dari
jumlah trombosit itu ada di limpa. Jumlah trombosit dalam keadaan normal di
darah tepi selalu kurang lebih konstan. Hal ini disebabkan mekanisme kontrol
oleh bahan humoral yang disebut trombopoietin. Bila jumlah trombosit menurun,
tubuh akan mengeluarkan trombopoietin lebih banyak yang merangsang
trombopoiesis.
Dalam tubuh seseorang yang menderita ITP, sel-sel darahnya kecuali keping
darah (trombosit) berada dalam jumlah yang normal. Keping darah (Platelets) adalah sel-sel
sangat kecil yang menutupi area tubuh pasca luka atau akibat teriris/ terpotong dan kemudian membentuk bekuan darah.
Seseorang dengan keping darah yang terlalu sedikit dalam tubuhnya akan sangat
mudah mengalami luka memar dan bahkan mengalami perdarahan dalam periode cukup
lama setelah mengalami trauma luka. Kadang bintik-bintik kecil merah
(Petechiae) muncul pula pada permukaan kulitnya. Jika jumlah trombosit ini
sangat rendah, penderita ITP bisa juga mengalami epistaksis (mimisan) yang sukar berhenti, atau
mengalami perdarahan dalam organ pencernaannya.
Mekanisme penyebab terjadinya ITP
bervariasi, menyebabkan gangguan heterogen. Tombositopenia bisa disebabkan
karena penurunan produksi platelet dibawah normal atau karena peningkatan
destruksi dari platelet. (V. Roy, Sekhon SS, 2006).
Sejak Paul Gottlieb Werlhof melukiskan gambaran penyakit ITP ini dan menamakannya Morbus Maculous, penelitian mengenai penyebab yang
spesifik masih terus berlanjut hingga saat ini. Dalam tiga
dekade terakhir ini telah dapat diketahui bahwa penyebabnya berkaitan erat
dengan proses imun dalam tubuh dan sekarang ini Purpura Trombositopenik
Idiopatik telah sering disebut sebagai Purpura Trombositopenik Immun. (PG,
Werlhof, 2009).
Adanya trombositopenia pada ITP ini akan mengakibatkan gangguan pada sistem
vaskular koagulasi darah terlibat secara bersamaan dalam mempertahankan
hemostasis normal. Manifestasi klinis ITP sangat bervariasi mulai dari manifestasi perdarahan ringan, sedang sampai dapat
mengakibatkan kejadian-kejadian yang fatal. Kadang juga asimtomatik. Oleh
karena merupakan suatu penyakit autoimun maka kortikosteroid merupakan pilihan konvensional dalam pengobatan ITP. Pengobatan
akan sangat di tentukan oleh keberhasilan mengatasi penyakit yang mendasari ITP
sehingga tidak mengakibatkan keterlambatan penanganan akibat perdarahan fatal
atau pun penanganan-penanganan pasien yang relaps atau gagal. (F.
Rodeghiero, 2003).
Epidemiologi
Insiden Idiopathic Thrombocytopenic Purupura pada anak antara 4,0-5,3 per 100.000, ITP akut pada umumnya terjadi pada
anak-anak usia antara 2-6 tahun. 7-28% anak-anak dengan ITP akut berkembang menjadi kronik 15-20%. ITP pada anak-anak berkembang menjadi kronik pada beberapa kasus menyerupai ITP dewasa yang khas. Insidensi ITP kronis pada anak diperkirakan 0,46 per 100.000 anak per tahun. Insidensi ITP kronis dewasa adalah 58-66 kasus baru persatu juta populasi pertahun
(5,8-6,6 per 100.000) di Amerika dan serupa yang ditemukan di inggris. Idiopathic
Thrombocytopenic Purupura kronik pada
umumnya terdapat pada orang dewasa dengan median rata-rata usia 40-45 tahun.
Rasio antara perempuan dan laki-laki 1:1 pada pasien akut sedangkan pada ITP
kronik adalah 2-3:1.
Ada dua tipe ITP berdasarkan kalangan penderita. Tipe pertama umumnya
menyerang kalangan anak-anak, sedangkan tipe lainnya menyerang orang dewasa.
Anak-anak berusia 2 hingga 4 tahun yang umumnya menderita penyakit ini.
Sedangkan ITP untuk orang dewasa, sebagian besar dialami oleh wanita muda, tapi
dapat pula terjadi pada siapa saja. ITP bukanlah penyakit keturunan. (Family
Doctor, 2006).
ITP juga dapat dibagi menjadi dua, yakni akut ITP dan kronik ITP. Batasan
yang dipakai adalah waktu jika dibawah 6 bulan disebut akut ITP dan diatas 6
bulan disebut kronik ITP. Akut ITP sering terjadi pada anak-anak sedangkan
kronik ITP sering terjadi pada dewasa. (Imran, 2008)
Tabel Perbedaan ITP akut dengan ITP kronik (Bakta, 2006; Mehta, et. al, 2006)
ITP akut
|
ITP
kronik
|
|
Awal
penyakit
|
2-6 tahun
|
20-40
tahun
|
Rasio Laki : Perempuan
|
1:1
|
1:2-3
|
Trombosit
|
<20.000/mL
|
30.000-100.000/mL
|
Lama
penyakit
|
2-6 minggu
|
Beberapa tahun
|
Perdarahan
|
Berulang,
Tiba-Tiba
|
Beberapa hari/minggu , Tersembunyi
|
Infeksi terdahulu
|
(+)
|
Jarang
|
Bullae Hemorrhagik di mulut
|
(+)
|
Biasanyan(-)
|
Eosinofillia dan limfositosis
|
Sering
|
Jarang
|
Remisi Spontan
|
80% kasus
|
Sering naik turun
|
Etiologi
Penyebab dari ITP tidak diketahui secara pasti, mekanisme yang terjadi
melalui pembentukan antibodi yang menyerang sel trombosit, sehingga sel
trombosit mati. (Imran, 2008). Penyakit ini diduga melibatkan reaksi autoimun,
dimana tubuh menghasilkan antibodi yang menyerang trombositnya sendiri. Dalam
kondisi normal, antibodi adalah respons tubuh yang sehat terhadap bakteri atau
virus yang masuk ke dalam tubuh. Tetapi untuk penderita ITP, antibodinya bahkan
menyerang sel-sel keping darah ubuhnya sendiri.
Tabel Penyebab Trombositopeni Pada Umumnya (Alviana,
2011)
Produksi menurun
|
Peningkatan penghancuran
|
Hematologik malignancy
MDS (Myelodysplastic syndrome)
Drugs:Chemotherapy
HIV
Hereditary trombositopeni
Metastase kaker pada tulang
|
Imun
ITP
HIV
Post tranfusi purpura
Non-imun
DIC
Sepsis
TTP-HUS
|
Meskipun pembentukan trombosit sumsum tulang meningkat, persediaan
trombosit yang ada tetap tidak dapat memenuhi kebutuhan tubuh. Pada sebagian
besar kasus, diduga bahwa ITP disebabkan oleh sistem imun tubuh. Secara normal
sistem imun membuat antibodi untuk melawan benda asing yang masuk ke dalam
tubuh. Pada ITP, sistem imun melawan platelet dalam tubuh sendiri. Alasan
sistem imun menyerang platelet dalam tubuh masih belum diketahui. (ana
information center, 2008).
ITP juga diduga
dipengaruhi atau disebabkan oleh
hipersplenisme, infeksi virus, intoksikasi makanan atau obat atau bahan kimia,
pengaruh fisis (radiasi, panas), kekurangan faktor pematangan (misalnya malnutrisi), koagulasi intravaskular diseminata (KID), autoimun. Berdasarkan etiologi, ITP dibagi menjadi 2
yaitu primer (idiopatik) dan sekunder. Berdasarkan awitan penyakit dibedakan
tipe akut bila kejadiannya kurang atau sama dengan 6 bulan (umumnya terjadi
pada anak-anak) dan kronik bila lebih dari 6 bulan (umunnya terjadi pada orang
dewasa). (ana information center, 2008)
Selain itu, ITP juga terjadi pada pengidap HIV. sedangkan obat-obatan
seperti heparin, minuman keras, quinidine, sulfonamides juga diduga dapat menyebabkan trombositopenia. Biasanya tanda-tanda penyakit yang
menyertai dan faktor-faktor yang berkaitan dengan penyebab ini adalah
seperti yang berikut : purpura, perdarahan haid darah yang banyak dan tempo
lama, perdarahan dalam lubang hidung, perdarahan rahang gigi, immunisasi virus yang terkini, penyakit virus yang
terkini dan memar atau lebam. Biasanya ITP akut didahului oleh infeksi bakteri atau virus (misalnya rubella,
rubeola,varisela), atau setelah vaksinasi dengan virus hidup 1-3 minggu sebelum
trombositopenia.
Dapat juga dipelajari dikemudian hari, beberapa etiologi
trombositpenia baik dalam penurunan produksi trombosit maupun dalam peningkatan
destruksinya :
- Penurunan Produksi Trombosit
- Hipoplasia megakariosit
- Trombopoesis yang tidak efektif
- Gangguan kontrol trombopoetik
- Trombositopenia herediter
- Peningkatan destruksi Trombosit
- Proses imunologis. Autoimun, idiopatik sekunder : infeksi, kehamilan, gangguan kolagen vaskuler, gangguan limfoproliferatif. Alloimun : trombositopenia neonates, purpura pasca-transfusi. Proses Nonimunologis
- Trombosis Mikroangiopati : Disseminated Intravascular Coagulation (DIC), Thrombotic Thrombocytopenic Purpura (TTP), Hemolytic-Uremic Syndrome (HUS).
- Kerusakan trombosit oleh karena abnormalitas permukaan vaskuler: infeksi, tranfusi darah massif, dll.
- Abnormalitas distribusi trombosit atau pooling
- Gangguan pada limpa (lien)
- Hipotermia
- Dilusi trombosit dengan transfuse massif
Patofisiologi
ITP adalah salah satu gangguan perdarahan di dapat yang paling umum
terjadi. ITP adalah sindrom yang di
dalamnya terdapat penurunan jumlah trombosit yang bersirkulasi dalam keadaan
sum-sum normal. Penyebab sebenarnya tidak diketahui, meskipun diduga disebabkan
oleh agen virus yang merusak trombosit. Pada umumnya gangguan ini didahului
oleh penyakit dengan demam ringan 1 – 6 minggu sebelum timbul gejala. Gangguan
ini dapat digolongkan menjadi 3 jenis, yaitu akut, kronik dan kambuhan. Pada
anak-anak mula-mula terdapat gejala diantaranya demam, perdarahan, petekie,
purpura dengan trombositopenia dan anemia. Trombositopenia pada ITP disebabkan
terjadinya kerusakan yang berlebihan dari trombosit sedangkan pembentukannya
normal atau meningkat . Kerusakan
ini mungkin disebabkan oleh faktor yang heterogen, sampai saat ini belum
diperoleh kesepakatan mengenai mekanismenya. Harrington (1951) menyimpulkan
bahwa kerusakan trombosit disebabkan adanya Humoral antiplatelet factor di
dalam tubuh yang saat ini dikenal sebagai PAIgG atau Platelet Associated IgG , Court dan kawan-kawan telah membuktikan bahwa PAIgG meningkat pada ITP,
sedangkan Lightsey dan kawan-kawan menemukan PAIgG lebih tinggi pada ITP akut
dibanding bentuk kronik. Hal ini menunjuk-kan bahwa terdapat perbedaan
mekanisme kerusakan trombosit pada bentuk akut dan kronik. PAIgG diproduksi oleh limpa dan sumsum tulang. Kenaikan produksi PAIgG
adalah akibat adanya antigen spesifik terhadap trombosit dan megakariosit dalam
tubuh. Pada bentuk akut antigen spesifik diduga bersumber dari infeksi virus
yang terjadi 1-6 minggu sebelumnya. Antigen ini bersama PAIgG membentuk
kompleks antigen-antibodi, dan selanjutnya melekat di permukaan trombosit.
Perlekatan ini menyebabkan trombosit akan mengalami kerusakan akibat lisis atau
penghancuran oleh sel-sel makrofag di RES yang terdapat di hati, limpa, sumsum
tulang dan getah bening
Kerusakan yang demikian cepat dan jumlah yang besar menyebabkan terjadinya
trombositopenia yang berat diikuti manifestasi perdarahan Bentuk ITP kronik
bisa merupakan kelanjutan dari bentuk akut. Pada bentuk kronik ini ternyata
PAIgG tetap tinggi walaupun kompleks antigen-antibodi dikeluarkan dari tubuh,
meskipun tidak setinggi pada bentuk akut. Keadaan demikian diduga ber-hubungan
erat dengan konstitusi genetik yang spesifik dari sistim immunologik penderita,
dimana peninggian PAIgG disebabkan adanya autoantigen pada membrana trombosit
atau oleh antigen spesifik yang melekat pada permukaan trombosit.
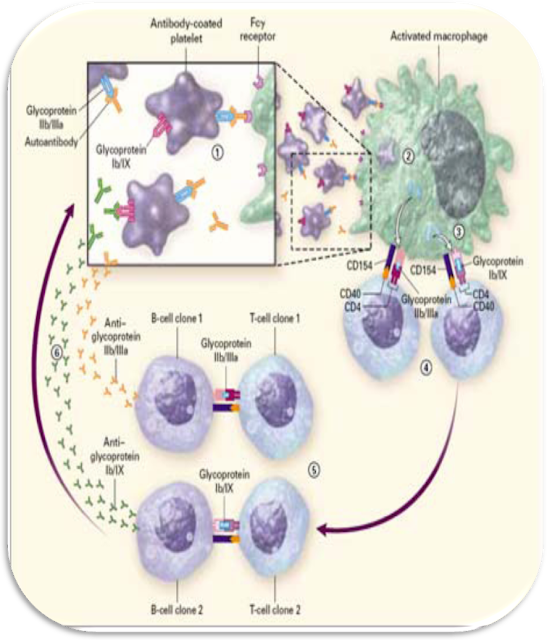
Kerusakan trombosit pada ITP melibatkan auto antibodi terhadap glikoprotein yang terdapat pada membrane trombosit. Penghancuran
terjadi terhadap trombosit yang diselimuti antibodi, dilakukan oleh magkrofag yang terdapat pada limpa dan organ retikuloendotelial
lainnya. Megakariosit pada sumsum tulang bisa normal atau meningkat pada ITP.
Sedangkan kadar trombopoitein dalam plasma, yang merupakan progenitor
proliferasi dan maturasi dari trombosit mengalami penurunan yang berarti,
terutama pada ITP kronis.
Adanya perbedaan secara klinis maupun epidemologis antara ITP akut dan
kronis, menimbulkan dugaan adanya perbedaan mekanisme patofisiologi terjadinya
trombsitopenia diantara keduanya. Pada ITP akut, telah dipercaya bahwa
penghancuran trombosit meningkat karena adanya antibodi yang dibentuk saat terjadi respon imun terhadap infeksi bakteri atau virus
atau pada imunisasi, yang bereaksi silang dengan antigen dari trombosit.
Mediator lainnya yang meningkat selama terjadinya respon imun terhadap
produksi trombosit. Sedangkan pada ITP kronis mungkin telah terjadi gangguan
dalam regulasi sistem imun seperti pada penyakit autoimun lainnya yang
berakibat terbentuknya antibodi spesifik terhadap antibodi. Saat in itelah diidentifikasi (GP) permukaan trombosit pada ITP, diantaranya GP Ib-lia,GP Ib, dan GP V. Namun bagaimana antibody antitrombosit meningkat pada ITP, perbedaan
secara pasti patofisiologi ITP akut dan kronis, serta komponen yang terlibat
dalam regulasinya masih belum diketahui.
Sindrom ITP disebabkan oleh autoantibodi
trombosit spesifik yang berikatan dengan trombosit autolog kemudian dengan
cepat dibersihkan dari sirkulasi oleh sistem fagosit mononuklear melalui
reseptor Fc makrofag. Diperkirakan bahwa ITP diperantarai oleh suatu autoantibodi, mengingat kejadian transien
trombositopeni pada neonatus yang lahir dari ibu yang menderita ITP. Pada sebagian besar pasien, akan terjadi mekanisme kompensasi dengan
peningkatan produksi trombosit. Antigen pertama yang yang berhasil
diidentifikasi berasal dari kegagalan antibodi ITP untuk berikatan dengan trombosit yang secara genetik kekurangan kompleks
gp IIb/IIIa. Kemudian berhasil diidentifikasi antibodi yang bereaksi dengan GP Ib/IX, Ia/Iia, IV dan Vh determinan
trombosit yang lain. Destruksi trombosit dalam sel penyaji antigen yang
diperkirakan dipicu oleh antibodi, akan menimbulkan pacuan pembentukan
neoantigen, yang berakibat produksi antibodi yang cukup untuk menimbulkan
trombositopenia.
Secara alamiah, antibodi terhadap kompleks glikoprotein IIb/IIIa
memperlihatkan restriksi penggunaan rantai ringan, sedangkan antibodi yang
berasal dari displai phage menunjukkan penggunaan gen Vh. Pasien ITP dewasa sering menunjukkan peningkatan jumlah HLA-DR + T cells,
peningkatan jumlah reseptor IL2 dan peningkatan profil sitokin yang
menunjukkan aktivasi prekursor sel T helper dan sel T helper tipe 1. Pada
pasien ini, sel T akan merangsang sintesis antibodi setelah terpapar fragmen gp
IIb/IIIa tetapi bukan karena terpapar oeh protein alami.
Genetik
ITP telah
didiagnosa pada kembar monozigot dan pada beberapa keluarga, serta telah diketahui adanya
kecenderungan menghasilkan autoantibodi pada anggota keluarga yang sama.
Manifestasi Klinis
Adanya trombositopenia pada ITPini
akan mengakibatkan gangguan pada sistem
hemostasis karena trombositbersama dengan sistem vaskular faktor
koagulasi darah terlibat secara bersamaan
dalam mempertahankan hemostasis normal. Manifestasi
klinis ITPsangat bervariasi mulaidari manifestasi
perdarahan ringan, sedang, sampai dapat mengakibatkan kejadian-kejadian
yang fatal. Kadang
juga asimptomatik. Oleh
karena merupakan suatu penyakit autoimun maka kortikosteroid merupakan
pilihan konvensionaldalam pengobatan ITP. Pengobatan akan
sangat ditentukan oleh keberhasilan mengatasi penyakit yang mendasari ITP sehingga
tidak mengakibatkan
keterlambatan penanganan akibat perdarahan fatal, atau pun penanganan-penangan
pasien yang gagal atau relaps (Anainformation center, 2008).
Bintik-bintik merah pada kulit (terutama di
daerah kaki),seringnya bergeromboldan menyerupai ruam. Bintik tersebu, dikenal dengan petechiae, disebabkan karena adanya
perdarahan dibawah kuli. Memar atau daerah kebiruan pada kulit atau membran
mukosa (seperti dibawah mulut) disebabkan perdarahan dibawah kulit. Memar
tersebut mungkin terjadi tanpa alasan yang jelas. Memar tipe ini disebut dengan
purpura. Perdarahan yang lebih sering dapat membentuk massa tiga-dimensi yang
disebut hematoma. Hidung mengeluarkan darah atau perdarahan pada gusi. Ada
darah pada urin dan feses. Beberapa macam perdarahan yang sukar dihentikan
dapat menjadi tanda ITP. Termasuk menstruasi yang berkepanjangan pada wanita.
Perdarahan pada otak jarang terjadi, dan gejala perdarahan pada otak dapat
menunjukkan tingkat keparahan penyakit. Jumlah platelet yang rendah akan
menyebabkan nyeri, fatigue (kelelahan),sulit berkonsentrasi, atau gejala yang
lain.
Perdarahan dihidung atau gigi merupakan tanda-tanda utama
penyakit ITP namun kebanyakan
penyakit hanya ada tanda-tanda lebamdan petekia dianggota badan. Gejala umum yang sering tampak pada pasien trombositopenia adalah petekiae, ekimosis, gusi dan hidung berdarah,
menometorrhagia,sedangkan gejala
yang jarangterjadi adalah hematuria,
perdarahan gastrointestinal, perdarahan intrakranial. Perdarahan biasanya terjadi bila jumlah trombosit <
50.000/ mm3, dan perdarahan
spontan terjadi jika jumlah trombosit <10.000/mm3 dan umumnya terjadi pada leukimia.
Perdarahan kulit bisa merupakan pertanda awaldarijumlah trombosit yang kurang. Bintik-bintik keunguan seringkali muncul ditungkai bawah dan cedera ringan bisa
menyebabkan memar yang menyebar. Bisa terjadi
perdarahan gusi dan darah
juga bisa ditemukan padatinja atau air
kemih. Pada penderita wanita, darah menstruasinya sangat banyak. Perdarahan mungkin
sukar berhentisehingga pembedahan dan kecelakaan bisa berakibat fatal. Jika
jumlah trombosit semakin menurun, maka perdarahan akan
semakin memburuk. Jumlah trombosit kurang
dari 5.000-10.000/mL bisa
menyebabkan hilangnya sejumlah besar darah melalui saluran pencernaan atau terjadi
perdarahan otak (meskipun otaknya sendiri
tidak mengalami cedera) yang bisa berakibat fatal.
ITP banyak terjadi pada masa kanak-kanak,tersering dipresipitasi oleh Infeksi virus
dan biasanya dapat sembuh sendiri. Sebaliknya
pada orang dewasa, biasanya
menjadi kronik dan jarang mengikutisuatu
infeksi virus. Pasien secara umum tampak baik dan dan tidak demam. Keluhan yang dapat ditemukan adalah perdarahan mukosa dan
kulit. Perdarahan yang paling umum adalah epistaksis, perdarahan mulut, menoragia, purpura,dan petekie. Pada pemeriksaan fisik terlihat pasien dalam keadaan baik dan tidak terdapat penemuan abnormallain,selain
yang berhubungan dengan perdarahan (Arief mansoer,dkk).
Pemeriksaan atau diagnosis penyakit ITP bisa
melalui beberapa pertanyaan yang diajukan kepada penderita (atau keluarga) penderita serta melalui pemeriksaan fisik. Bisa juga dengan menganalisa hasil pemeriksaan laboratorium terhadap sampel
darah penderita (Family Doctor,2006).
Pada pemeriksaan laboratoium ditemukan trombosit <10.000/ml. Hitung jenis lain normal, terkecuali kadang-kadangdapat terjadi
anemia ringan yang disebabkan oleh
perdarahan atau berhubungan dengan hemolisis. Pemeriksaan morfologiseldarah
normal, kecuali trombosit yang agak membesar (megakariosit). Megakariosit ini merupakan
trombosit yangdihasilkan sebagai respon terhadap destruksi trombosit (Arief mansoer, dkk).
Pada pemeriksaan,sumsum tulang terlihat normal, dengan
jumlah megakariosit normal atau
meningkat. Tes koagulasi terlihat
mendekati normal. Meskipun tes tersebut sangat sensitif
(95%) namun sangat tidak spesifik
dan 50% dari semua pasien dengan trombositopenia
dari berbagai sebab dapat mempunyai peningkatan
IgGtrombosit (Arief
mansoer,dkk)
Diagnosis ITP adalah pada pemeriksaan terdapat perdarahan di kulit bahkan mimisan dan pada
laboratorium jumlah trombosit menurun
dan pada pemeriksaan BMP (bone
marrow puncture) terdapatsel
megakariosit. Pengobatan ITP umumnya tidak memerlukan pengobatan yang seriustetapi bila terjadi perdarahan dan jumlah
trombosit menurun hingga dibawah 20.000/ul maka dianjurkan untuk
transfusi trombosit. Pengobatan lain yang dapat
diberikan adalah dengan pemberian
kortikosteroid dan dihentikan
obatini bila sudah meningkatjumlah trombositnya. Perhatian yang harus diingat pada penderita
ITP adalah hindari obatan yang dapat meningkatkan perdarahan seperti aspirin, hindari benturan yang membuatluka (Arief, mansoer,dkk).
ITP yang dialami anak-anak berbeda dengan yang dialami oleh orang dewasa.
Sebagian besar anak yang menderita ITP memiliki
jumlah sel darah merah
yang sangat rendah dalam tubuhnya, yang menyebabkan terjadinya perdarahan tiba- tiba.Gejala-gejala yang umumnya muncul diantaranya luka memar dan bintik- bintik
kecil berwarna merah dipermukaan
kulitnya. Selain itu juga mimisan
dan gusi berdarah. (Family doctor,
2006)
Karena sebagian besar anak penderita ITPdapat
pulih tanpa penanganan medis, banyak
dokter yang merekomendasikan untuk
melakukan observasi ketatdan sangat hati-hati terhadap
penderita serta penanganan
terhadap gejala-gejala perdarahannya.
Penderita tidak perlu dirawatdi Rumah Sakit jika penanganan dan
perawatan intensif dan baik initersedia
di rumah. Akan tetapi, beberapa dokter merekomendasikan penanganan medis singkatdengan pengobatan oralPrednisone atau pemasangan infus (masuk
ke uratdarah halus) berisikan zat gamma
globulin untuk meningkatkan jumlah seldarah
merah penderita dengan cepat. Kedua
jenis obat ini memiliki beberapa efek
samping. Idiopatik trombositopenia purpura (ITP) terjadi bila trombosit mengalamidestruksi secara premature sebagai hasil darideposisi autoantibody atau kompleksimun dalam
membrane system retikuloendotel limpa
dan umumnya dihati.
Pemeriksaan penunjang
- Hitung darah lengkap dan jumlah trombosit menunjukkan penurunan hemoglobin, hematokrit, trombosit (trombosit di bawah 20 ribu / mm3).
- Anemia normositik: bila lama berjenis mikrositik hipokrom.
- Leukosit biasanya normal: bila terjadi perdarahan hebatdapatterjadi leukositosis. Ringan pada keadaan lama: limfositosis relative dan leucopenia ringan.
- Sum-sum tulang biasanya normal, tetapi megakariositmuda dapat bertambah dengan maturation arrest pada stadium megakariosit.
- Masa perdarahan memanjang, masa pembekuan normal, retraksi pembekuan abnormal, prothrombin consumITPon memendek,test RL (+).
Diagnosis
Lamanya
perdarahan dapat membantu untuk membedakan ITP akut dan kronik, serta tidak
terdapatnya gejala sistemik dapat membantu dokter untuk menyingkirkan bentuk
sekunder dan diagnosis lain. Penting untuk anamnesis pemakaian obat-obatan yang
dapat menyebabkan trombositopenia dan pemeriksaan fisik hanya didapatkan
perdarahan karena trombosit yang rendah (petekie, purpura, perdarahan
konjungtiva, dan perdarahan selaput lendir yang lain). Splenomegali ringan
(hanya ruang traube yang terisi), tidak ada limfadenopati. Selain
trombositopenia hitung darah yang lain normal. Pemeriksaan darah tepi
diperlukan untuk menyingkirkan pseudotrombositopenia dan kelainan hematologi
yang lain. Megatrombosit sering terlihat pada pemeriksaan darah tepi, trombosit
muda ini bisa dideteksi oleh flow sitometri berdasarkan messenger RNA yang
menerangkan bahwa perdarahan pada ITP tidak sejelas gambaran pada kegagalan
sumsum tulang pada hitung trombosit yang serupa.
Salah
satu diagnosis penting adalah pungsi sumsum tulang. Pada sumsum tulang dijumpai
banyak megakariosit dan agranuler atau tidak mengandung trombosit. Secara
praktis pemeriksaan sumsum tulang dilakukan pada pasien lebih dari 40 tahun,
pasien dengan gambaran tidak khas (misalnya dengan gambaran sitopenia) atau
pasien yang tidak berespon baik dengan terapi. Meskipun tidak dianjurkan,
banyak ahli pediatri hematologi merekomendasikan dilakukan pemeriksaan sumsum
tulang sebelum mulai terapi kortikosteroid untuk menyingkirkan kasus leukemia
akut. Pengukuran trombosit dihubungkan dengan antibodi secara uji langsung
untuk mengukur trombosit yang berikatan dengan antibodi yakni dengan
Monoclonal-Antigen-Capture Assay, sensitivitasnya 45-66%, spesifisitasnya
78-92% dan diperkirakan bernilai positif 80-83 %. Uji negatif tidak
menyingkirkan diagnosis deteksi yang tanpa ikatan antibody plasma tidak
digunakan. Uji ini tidak membedakan bentuk primer maupun sekunder ITP.
Diagnosis Banding
Trombositopenia dapat dihasilkan
baik oleh sumsum tulang yang berfungsi abnormal atau kerusakan perifer. Meskipun
sebagian besar gangguan sumsum tulang menghasilkan kelainan di samping adanya
trombositopenia, diagnosa seperti myelodysplasia baru dapat dihilangkan hanya
setelah dengan memeriksakan sumsum tulang. Sebagian besar penyebab
trombositopenia akibat kerusakan perifer dapat dikesampingkan oleh evaluasi
awal. Kelainan seperti DIC, trombotik trombositopenia purpura, sindrom
hemolitik-uremic, hypersplenisme, dan sepsis mudah dihilangkan oleh tidak
adanya penyakit sistemik. Pasien harus ditanya mengenai penggunaan narkoba,
terutama sulfonamid, kina, thiazides, simetidin, emas, dan heparin. Heparin
sekarang merupakan penyebab paling umum obat yang menginduksi trombositopenia
pada pasien yang dirawat. Sistemik lupus erythematosus dan CLL merupakan
penyebab yang sering trombositopenia purpura sekunder, yang secara hematologis
identik dengan ITP.
Penatalaksanaan
Terapi
ITP lebih ditujukan untuk menjaga jumlah trombosit dalam kisaran aman sehingga
mencegah terjadinya perdarahan mayor. Berikan informasi tentang ITP kepada
pasien dan keluarga. Diskusikan kenyataan bahwa terapi tergantung pada tipe dan
beratnya ITP yang bertujuan memberikan dasar pengetahuan sehingga keluarga /
pasien dapat membuat pilihan yang tepat. Tinjau tujuan dan persiapan untuk
pemeriksaan diagnostik. Jelaskan bahwa darah yang diambil untuk pemeriksaan
laboratorium tidak akan memperburuk ITP.Terapi umum meliputi menghindari
aktivitas fisik berlebihan untuk mencegah trauma terutama trauma kepala,
hindari pemakaian obat-obatan yang mempengaruhi fungsi trombosit. Terapi khusus
yakni terapi farmakologis.
ITP
akut
- Ringan: observasi tanpa pengobatan → sembuh spontan.
- Jika trombosit 30.000-50.000 :berikan prednison atau tidak diterapi.
- Bila setelah 2 minggu tanpa pengobatan jumlah trombosit belum naik, maka berikan kortikosteroid.
- Bila tidak berespon terhadap kortikosteroid, maka berikan immunoglobulin per IV.
- Bila keadaan gawat, maka berikan transfuse suspensi trombosit.Transfusi trombosit , Imunoglobulin intravena (1g/kg/hari atau 2-3 hari), Metilprednisolon (1g/hari atau 3 hari)
Terapi
Awal ITP (Standar)
Prednison
Pilihan awal digunakan
kortikosteroid, yang sering digunakan Prednison, dosis 1 mg/kgBB perhari selama
1-3 bulan. Bila diperlukan parenteral Metylprednison Sodium Suxinat dosis 1
g/hari selama 3 hari. dipertahankan Efek steroid tampak setelah 24-48 jam.
Angka kesembuhan 60-70%. Evaluasi efek steroid dilakukan 2-4 minggu. Bila
responsif diturunkan perlahan sampai kadar trombosit stabil atau dipertahankan
sekitar 50.000/mm. (Pedoman diagnosis dan terapi, 2008)
Hasil terapi:
- Respon lengkap, ada perbaikan klinis dengan trombosit mencapai ≥ 100.000/mm3 dan tidak terjadi trombositopeni berulang bila dosis steroid diturunkan.
- Respon parsial dengan perbaikan klinis plus trombosit mencapai ≥ 50.000-100.000/mm3 dan memerlukan terapi steroid dosis rendah untuk mencegah perdarahan dengan jangka waktu 6 bulan.
- Respon minimal apabila perbaikan klinis dengan trombositopeni mencapai 50.000/mm3 dan memerlukan steroid dosis rendah untuk mencegah perdarahan dengan jangka waktu > 6 bulan.
- Tidak respon apabila tidak ada perbaikan klinis dan kelainan trombosit tidak mencapai 50.000/mm3 setelah terapi steroid maksimal.
(Pedoman diagnosis dan terapi, 2008)
Imunoglobulin
Intravena
Imunoglobulin
intravena dosis 1g/kg/hr selam 2-3 hari berturut-turut digunakan bila terjadi
perdarahan internal, saat AT(antibodi trombosit) <5000/ml meskipun telah
mendapat terapi kortikosteroid dalam beberapa hari atau adanya purpura yang
progresif. Mekanisme
kerja IglV pada ITP masih belum banyak diketahui namun meliputi blockade fc
reseptor, anti-idiotype antibodies pada IgIV yang menghambat ikatan
autoantibodi dengan trombosit yang bersirkulasi dan imunosupresi.
Splenektomi
Splenektomi adalah pengobatan yang
paling definitif untuk ITP, dan kebanyakan pasien dewasa pada akhirnya akan
menjalani splenektomi. Terapi prednison dosis tinggi tidak boleh berlanjut
terus dalam upaya untuk menghindari operasi. Splenektomi diindikasikan jika
pasien tidak merespon pada prednison awal atau memerlukan prednison dosis
tinggi yang tidak masuk akal untuk mempertahankan jumlah platelet yang memadai.
Pasien lain mungkin tidak toleran terhadap prednison atau mungkin hanya lebih
memilih terapi bedah alternatif . Splenektomi dapat dilakukan dengan aman
bahkan dengan menghitung trombosit kurang dari 10.000 / MCL. 80 % pasien
mendapatkan manfaat dari splenektomi baik dengan remisi lengkap atau parsial,
dan angka kekambuhan ialah 15-25%.
1. Mekanisme kerja: Seperti telah
diketahui, limpa merupakan salah satu organ pembentuk PAIgG, dan sebaliknya
juga merupakan tempat penghancuran PAIgG tersebut. Dengan diangkatnya limpa
diharapkan pembentukan PAIgG berkurang, dan penghancuran PAIgG atau trombosit
di limpa tidak ada lagi; akibatnya trombosit meningkat, dan permeabilitas
kapiler mengalami perbaikan
2. Indikasi:
a) ITP kronik yang sedang dan berat
b) ITP kronik yang diobati secara
konservatif ternyata gagal mencapai remisi setelah 6-12 bulan, atau mengalami
relaps 23 kali dalam setahun, atau tidak memberi respons terhadap pengobatan
konservatif
3. Kontraindikasi
a) Penderita ITP kronik yang juga
menderita penyakit akut atau berat lainnya.
b) Penderita ITP kronik disertai
penyakit jantung atau hal lain yang merupakan indikasi-kontra bagi setiap
tindakan bedah.
c) Usia kurang dari 2 tahun, sebab
kemungkinan terjadinya infeksi berat atau sepsis sangat besar.
4. Pasca splenektomi:
a) Penilaian terhadap hasil splenektomi
menurut perbaikan klinis dan hitung
trombosit dilakukan 6-8 minggu kemudian.
b) Penyulit pasca splenektomi: Pada masa
kurang dari 2 minggu berupa sepsis dan perdarahan, sedangkan lebih dari 2
minggu berupa penyakit infeksi berat, Biaya splenektomi: tergantung pada keadaan setempat. Intravenous
immunoglobulin (IVIG) Dosis inisial 0,8 g/kg BB, 1 kali pemberian. Diulang
dengan dosis yang sama jika jumlah trombosit < 30 x 109/l pada
hari ke-3 (72 jam setelah infus pertama). Pada perdarahan emergensi: 0,8 g/kg
BB, 1-2 kali pemberian, bersama-sama dengan kortikosteroid dan transfusi
trombosit. Pada ITP kronis : 0,4 g/kg BB/x, setiap 2-8 minggu. Kortikosteroid 4
mg prednison/kg BB/hari/po atau iv selama 7 hari, kemudian tappering of dalam
periode 7 hari. Pada perdarahan emergensi: 8-12.00 mg metilprednisolon/kg BB/iv
atau 0,5-1,0 mg deksametason/kgBB/iv atau po, bersama-sama dengan IVIG atau
transfusi trombosit. Anti-R(D) antibody 10-25 lg/kg BB/ hari selama 2-5 hari,
intravena dalam 50 cc NaCl 0,9% dan habis dalam 30 menit. a-interferon 3 x 10
unit subkutan, 3 kali perminggu selama 4 minggu, Siklosporin 3-8 mg/kg BB/hari
dibagi dalam 2-3 dosis, Azatioprin 50-300 mg/m2 per os/hari selama > 4 bulan
Penanganan
Relaps Pertama
Splenektomi
perlu bagi orang dewasa pada umumnya yang relaps atau yang tidak berespons
dengan kortikostroid, imunoglobulin iv dan Imunoglobulin anti-D. lebih banyak
spesialis menggunakan AT <30.000>30.000 /µL, Tidak ada konsensus yang
menetapkan lama terapi kortikosteroid. Penggunaan imunoglobulin anti-D sebagai
terapi awal masih dalam penelitian dan hanya cocok untuk pasien Rh-positif.
Apakah penggunaan IglV atau imunoglobulin anti-D sebagai terapi awal tergantung
pada beratnya trombositopenia dan luasnya perdarahan mukokutaneus. Untuk
memutuskan apakah terapi pasien yang mempunyai AT 30.000 /µL sampai 50.000/µL
bergantung pada ada tidaknya faktor risiko perdarahan yang menyertai dan ada
tidaknya risiko tinggi untuk trauma. Pada AT >50.000/µL perlu diberi IglV
sebelum pembedahan atau setelah trauma pada beberapa pasien ITP kronik dan AT
<30.000/µl
Pengelolaan
ITP Awitan Dewasa
Pasien
refrakter (+ 25%-30% pada ITP) didefinisikan sebagai kegagalan terapi
kortikosteroid dosis standar dan splenektomi serta membutuhkan terapi lebih
lanjut karena AT yang rendah atau terjadi perdarahan klinis. Kelompok ini
memiliki respons terapi yang rendah, mempunyai morbiditas yang bermakna
terhadap penyakit ini dan terapinya serta memiliki mortalitas sekitar 16%. ITP
refrakter kronik ditegakkan bila ditemukan 3 kriteria sebagai berikut:
a. ITP menetap lebih dari 3 bulan;
b. Pasien gagal berespon dengan
splenektomi;
c. AT <30.000
Pendekatan
Terapi Konvensional Lini Kedua
Untuk
pasien yang dengan terapi standar kortikosteroid tidak membaik, ada beberapa
pilihan terapi lain. Luasnya variasi terapi untuk terapi lini kedua
menggambarkan relatif kurangnya efikasi dan terapi bersifat individual.
Steroid
Dosis Tinggi. Terapi pasien ITP refrakter selain prednisolon dapat digunakan
deksametason oral dosis tinggi. Deksametason 40 mg/hari selama 4 hari, diulang
setiap 28 hari untuk 6 siklus. Dari 10 pasien dalam penelitian kecil ini semua
memberi respons yang baik (dengan AT >100.000/mL) bertahan
sekurang-kurangnya dalam 6 bulan. Pasien yang tidak berespon dengan
deksametason dosis tinggi segera diganti obat lainnya.
Metilprednisolon
Steroid parenteral seperti
metilprednisolon digunakan sebagai terapi lini kedua dan ketiga pada ITP
refrakter. Metilprednisolon dosis tinggi dapat diberikan pada ITP anak dan
dewasa yang resisten terhadap terapi prednison dosis konvensional. Dari
penelitian Weil pada pasien ITP berat menggunakan dosis tinggi metilprednisolon
30 mg/kg iv kemudian dosis diturunkan tiap 3 hari sampai 1 mg/kg sekali sehari
dibandingkan dengan pasien ITP klinis ringan yang telah mendapat terapi
prednison dosis konvensional. Pasien yang mendapat terapi metilprednisolon
dosis tinggi mempunyai respon lebih cepat (4,7 vs 8,4 hari) dan mempunyai angka
respons (80% vs 53%). Respons steroid intravena bersifat sementara pada semua
pasien dan memerlukan steroid oral untuk menjaga agar AT tetap adekuat.
IglV
Dosis Tinggi
Imunoglobulin intravena dosis tinggi
1 mg/kg/hari selama 2 hari berturut-turut, sering dikombinasi dengan
kortikosteroid, akan meningkatkan AT dengan cepat. Efek samping, terutama sakit
kepala, namun jika berhasil maka dapat diberikan secara intermiten atau
disubtitusi dengan anti-D intravena.
Anti-D
Intravena
Anti-D intravena telah menunjukkan
dapat meningkatkan AT 79-90% pada orang dewasa. Dosis anti-D 50-75 mg/kg
perhari IV. Mekanisme kerja anti-D yakni destruksi sel darah merah rhesus
D-positif yang secara khusus dibersihkan oleh RES terutama di lien, jadi
bersaing dengan autoantibodi yang menyelimuti trombosit melalui Fc reseptor
blockade.
Alkaloid
Vinka
Semua terapi golongan alkaloid vinka
jarang digunakan, meskipun mungkin bernilai ketika terapi lainnya gagal dan ini
diperlukan untuk meningkatkan AT dengan cepat, misalnya vinkristin 1 mg atau 2
mg iv, vinblastin 5-10 ing, setiap minggu selama 4-6 minggu.
Danazol
Dosis danazol 200 mg p.o 4x sehari
selama sedikitnya 6 bulan karena respon sering lambat. Fungsi hati harus
diperiksa setiap bulan. Bila respons terjadi, dosis diteruskan sampai dosis
maksimal sekurang-kurangnya 1 tahun dan kemudian diturunkan 200 mg/hari setiap
4 bulan.
Immunosupresif
dan Kemoterapi Kombinasi
Immunosupresif diperlukan pada
pasien yang gagal berespons dengan terapi lainnya. Terapi dengan azatioprin (2
mg/kg maksimal 150 mg/hari) atau siklofosfamid sebagai obat tunggal dapat
dipertimbangkan dan responnya bertahan sampai 25%. Pada pasien yang berat,
simptomatik, ITP kronik refrakter terhadap berbagai terapi sebelumnya.
Pemakaian siklofosfaraid, vinkristin dan prednisolon sebagai kombinasi telah
efektif digunakan seperti pada limfoma. Siklofosfamid 50-100 mg p.o atau 200
mg/iv/bulan selama 3 bulan. Azatioprin 50-100 mg p.o, bila 3 bulan tidak ada
respon obat dihentikan, bila ada respons sampai 3 bulan turunkan sampai dosis
terkecil.
Dapsone
Dapson dosis 75 mg p.o. per hari,
respons terjadi dalam 2 bulan. Pasien-pasien harus diperiksa G6PD, karena
pasien dengan kadar G6PD yang rendah mempunyai risiko hemolisis yang
serius.
Pendekatan
Pasien yang Gagal Terapi Standar dan Terapi Lini Kedua
Sekitar 25% ITP refrakter dewasa
gagal berespon dengan terapi lini pertama atau kedua dan memberi masalah besar.
Beberapa di antaranya mengalami perdarahan aktif namun lebih banyak yang
berpotensi untuk perdaraihan serta masalah penanganannya. Pada umumnya ITP
refrakter kronis bisa mentoleransi trombositopenia dengan baik dan bisa mempunyai
kualitas hidup normal atau mendekati normal. Bagi mereka yang gagal dengan
terapi lini pertama dan kedua hanya memilih terapi yang terbatas meliputi:
- interferon-a,
- anti-CD20
- Campath-1H
- mikofonelat mofetil
- terapi lainnya.
Rekomendasi
Terapi ITP Yang Gagal Terapi Lini Pertama dan Kedua
Susunan
terapi lini ketiga tersedia untuk pasien dengan kemunduran splenektomi dan bagi
mereka yang tidak dapat atau harus menunda operasi. Rituximab, suatu antibodi
monoklonal terhadap CD20 + B sel, memiliki tingkat respons keseluruhan 25 -
50%, dan memiliki respon yang tahan lama, dengan efek samping yang relatif
sedikit.
Campath-IH
dan rituximab adalah obat yang mungkin bermanfaat pada pasien tidak berespon
dengan terapi lain dan dibutuhkan untuk meningkatkan AT (misalnya. perdarahan
aktif). Mikofenolat mofetil tampak efektif pada beberapa pasien ITP refrakter
tetapi studi lebih besar diperlukan untuk mengkonfirmasikan efikasi dan
keamanannya. Dalam hal pertimbangan resiko: rasio manfaat, terapi dengan interferon-a,
protein A columns, plasmafaresis dan liposomal doksorubisin tidaklah
direkomendasikan.
Kesulitan
utama dengan obat lini ketiga ialah tingkat respons yang sederhana dan,
seringnya, mempunyai onset yang lambat sehingga efek dapat tidak jelas selama beberapa
bulan. Selain itu, supresi sumsum tulang dan peningkatan risiko infeksi
menyulitkan pengobatan dengan menggunakan obat yang imunosupresif.
Obat
trombopoietik mewakili strategi terapi baru yang menjanjikan untuk ITP yang
refrakter untuk terapi lini kedua dan ketiga. Obat ini mungkin juga dapat
sebagai alternatif bagi pasien yang tidak dapat mentolerir terapi imunosupresif
atau pada calon yang tidak dapat menggunakan untuk itu. Tempat agen ini pada
armamentarium dari terapi ITP, bagaimanapun, tetap ditentukan. Penggunaannya
akan dipandu oleh uji klinis lebih lanjut dengan durasi yang lebih lama dan
pemahaman yang lebih baik dari kontribusi relatif penghancuran platelet dan
gangguan produksi trombosit pada masing-masing pasien dengan ITP.
Pencegahan
Idiopatik
trombositopeni purpura (ITP) tidak dapat dicegah, tetapi dapat dicegah
komplikasinya. Menghindari obat-obatan seperti aspirin atau ibuprofen yang
dapat mempengaruhi platelet dan meningkatkan resiko perdarahan.Lindungi dari
luka yang dapaet menyebabkan memar atau perdarahan, lakukan terapi yang benar
untuk infeksi yang mungkin dapat berkembang. Konsultasi ke dokter jika ada
beberapa gejala infeksi, seperti demam. Hal ini penting bagi pasien dewasa dan
anak-anak dengan ITP yang sudah tidak memiliki limfa.
Komplikasi
- Anemia karena perdarahan hebat
- Perdarahan otak (intrakranial) setelah anak jatuh (rudapaksa pada kepala)
- Sepsis pasca splenektomi.
Prognosis
Respons
terapi dapat mencapai 50%-70% dengan kortikosteroid. Pasien ITP dewasa hanya
sebagian kecil dapat mengalami remisi spontan penyebab kematian pada ITP
biasanya disebabkan oleh perdarahan intracranial yang berakibat fatal berkisar
2,2% untuk usia lebih dari 40 tahun dan sampai 47,8% untuk usia lebih dari 60
tahun.
ITP akut mempunyai
prognosis amat baik, meskipun tanpa terapi. Dalam 3 bulan 75% penderita sembuh
sempurna, sebagian besar dalam 8 minggu. Perdarahan spontan berat dan
perdarahan intrakranial (%) penderita biasanya terbatas pada awal fase penyakit
ini. Sesudah fase akut inisial, manifestasi spontan cenderung menurun.
Kira-kira 90% dari anak yang terkena telah mencapai hitung trombosit normal
9-12 bulan setelah awitan dan relaps merupakan hal yang tidak biasa.
Daftar
Pustaka/Referensi
- Purwanto Ibnu. purpura trombositopenia idiopatik. Buku Ajar Ilmu Penyakit Dalam. Jilid II Edisi IV. Jakarta: Penerbitan FKUI. 2007. hal 659-664.
- Corrigan James J. kelainan trombosit dan pembuluh darah. Ilmu kesehatan Anak Nelson. Edisi 2. Jakarta; Balai penerbit buku kedokteran EGC: 2000. hal 1747.
- Mansjoer Arif. purpura trombositopenia idiopatik. Kapita Selekta Kedokteran. Edisi 1. Jilid 1. Jakarta; Media Aesculapius FKUI: 2001. hal 556
- http://familydoctor.org/online/famdocen/home/common/blood/113.html Diakses
tanggal 26 Agustus 2015 pukul
19.36 WIB.
- DRUGS.2008.Idiopathic (Immune) Thrombocytopenic Purpura Medications. http://www.drugs.com/condition/idiopathic-immune-thrombocytopenic-purpura.html. diakses tanggal 26 Agustus 2015 pukul 19.39 WIB.
- NCI.
immune thrombocytopenic purpura. diakses dari http://www.cancer.gov/Templates/db_alpha.aspx?CdrID=559453.html
diakses tanggal 26 Agustus 2015 pukul 19.41 WIB.
- emedicine.2008.
Immune Thrombocytopenic Purpura. diakses dari http://www.emedicine.com/med/topic1151.html.
diakses tanggal 26 Agustus 2015 pukul 19.46 WIB.
- icon
Group International. immune thrombocytopenic purpura. diakses dari http://www.icongrouponline.com/health/Immune_Thrombocytopenic_Purpura.html. diakses tanggal 26 Agustus 2015 pukul
19.49 WIB.
- mayoclinic.
2008. idiopathic Thrombocytopenic Purpura.diakses dari http://www.mayoclinic.com/health/idiopathic-thrombocytopenic-purpura/DS00844
Diakses tanggal 26 Agustus 2015 pukul 19.53 WIB.
- medicinenet.2003.
immune thrombocytopenic purpura. diakses dari http://www.medterms.com/script/main/art.asp?articlekey=24151.html
diakses tanggal 26 Agustus 2015 pukul 20.01 WIB .
- NIH.
2007. idiopathic Thrombocytopenic Purpura. diakses dari http://www.nhlbi.nih.gov/health/dci/Diseases/Itp/ITP_WhatIs.html.
diakses tanggal 26 Agustus 2015 pukul 20.10 WIB
- PDSA.
2008. ITP. diakses dari http://www.pdsa.org/itp-information/index.html.
diakses tanggal 26 Agustus 2015 pukul 20.17 WIB.
- Wrong
Diagnosis (WD).2008. idiopathic Thrombocytopenic Purpura. diakses dari http://www.wrongdiagnosis.com/i/immune_thrombocytopenic_purpura/intro.html. diakses tanggal 26 Agustus 2015 pukul
20.23 WIB.
- Psaila B, Bussel T. Idiopathic
thrombocytopenic purpura. Hematol Oncol Clin Nortn Am 2007;21: 743-59.
- Sekhon SS, Roy V. Thrombocytopenia
in adults: a practical approach to evaluation and management. Southern Med
J 2006;99:491-8.
- Werlhof PG. Opera omnia.
Hannover, Helwig, 1775, 748. Cited by: Kuter DJ, Gernsheimer TB.
Thrombopoietin and platelet production in chronic immune thrombocytopenia.
Hematol Oncol Clin North Am 2009;23:1193–211.
- Rodeghiero F. Idiopathic
thrombocytopenic purpura: an old disease revisited in the era of evidence
based medicine. Haematol 2003;88:1081-7.
- Chu YW, Korb J, Sakamoto KM.
Idiopathic thrombocytopenic purpura. Pediatr Rev 2000; 21:95-102.
- Stasi R, Evangelista ML, Stipa
E, Buccisano F, Venditti A, Amadori S. Idiopathic thrombocytopenic
purpura: current concepts in pathophysiology and management. Thromb
Haemost 2008;99:4–13.
- Alviana, Idiopathic thrombocytopenic purpura:
laboratory diagnosis and management, Department of Clinical
Pathology, Medical Faculty, Trisakti University Jakarta 2011;vol 30 no 2
- Shini’s, dr.,Immuene
Trombositopenie Purpura (ITP), Case Report, July 2005
- Nichola Cooper and James
Bussel, The pathogenesis of immune thrombocytopaenic purpura, Department
of Pediatrics, Weill Medical College of Cornell University, New York, NY,
USA, 2006
- Stasi R, Provan D. Management
of immune thrombocytopenic purpura in adults. Mayo Clinic Proc
2004;79:504-22.
Kata Kunci Pencarian : Idiopathic Thrombocytopenic Purpura, ITP, Purpura Trombositopenik Idiopatik, PTI, Referat, SKP (Satuan Kredit Profesi), Kompetensi, pdf, word, .pdf, .doc, .docx, Ilmu Penyakit Dalam, Makalah, Hematologi, Jurnal, Tesis, Desertasi, Karya Tulis Ilmiah, Skripsi, Disertasi, Refrat, modul BBDM, Belajar Bertolak Dari Masalah, Problem Based Learning, askep (asuhan keperawatan)








Terimakasih banyak infonya Min ^_^
BalasHapus