Untuk bagian pertama dapat dibaca di sini
PENATALAKSANAAN
Data dari badan kesehatan dunia (WHO) pada tahun 2012 menunjukkan bahwa penyakit jantung koroner (PJK) dan stroke menduduki urutan nomer satu dan dua sebagai penyebab kematian di dunia. Keduanya menyebabkan 14,1 juta kematian diseluruh dunia pada tahun 2012. Jumlah ini meningkat dibandingkan dengan data pada tahun 2000.
Data dari kementerian kesehatan Indonesia memasukkan penyakit jantung koroner sebagai penyebab utama kematian di Indonesia, sedangkan stroke berada diurutan kelima. Prevalensi (angka kejadian) stroke di Indonesia berdasarkan riset kesehatan dasar (Riskesdas) tahun 2007 adalah delapan per seribu penduduk atau 0,8 persen. Sebagai perbandingan, prevalensi stroke di Amerika Serikat adalah 3,4 per persen per 100 ribu penduduk, di Singapura 55 per 100 ribu penduduk dan di Thailand 11 per 100 ribu penduduk. Dari jumlah total penderita stroke di Indonesia, sekitar 2,5 persen atau 250 ribu orang meninggal dunia dan sisanya cacat ringan maupun berat.
Pada 2020 mendatang diperkirakan 7,6 juta orang akan meninggal karena stroke. Data riskesdas 2013 menunjukkan prevalensi penyakit jantung koroner di Indonesia sebesar 1.5 % dimana jumlahnya meningkat seiring dengan bertambahnya umur dimana kelompok tertinggi adalah yang berusia 65-74 tahun.
Untuk mengupayakan penurunan jumlah kematian akibat PJK dan stroke badan kesehatan dunia menyarankan agar setiap negara membuat kebijakan untuk melakukan pencegahan terhadap kedua penyakit ini, karena meskipun kebanyakan faktor risikonya sama untuk semua negara, namun ada perbedaan pendekatan antar negara dalam masalah budaya, sosial ekonomi dan juga ketersediaan obat. Kadar kolesterol darah yang tinggi (dislipidemia) merupakan salah satu faktor risiko utama untuk terjadinya PJK dan stroke disamping hipertensi, merokok, abnormalitas glukosa darah, dan inaktifitas fisik. Sehingga diperlukan pengelolaan terhadap aspek-aspek tersebut.
Pencegahan Dislipidemia
1. Mengatur pola makan yaitu dengan cara mengkonsumsi makanan yang seimbang sesuai dengan kebutuhan, makanan seimbang adalah makanan yang terdiri dari :
- 60% kalori berasal dari karbohidrat
- 15% kalori berasal dari protein
- 25% kalori berasal dari lemak
- Kalori dari lemak jenuh tidak boleh dari 10%
Kelebihan kalori dapat diakibatkan dari asupan yang berlebih atau (makanan banyak) atau penggunaan energi yang sedikit (kurang aktifitas). Kelebihan terutama dari yang berasal dari karbohidrat dapat menyebabkan peningkatan kadar trigliserida. Contoh makanan yang mengandung karbohidrat tinggi yaitu daging, ikan, udang, putih telur. Contoh protein yang mengandung protein nabati tinggi yaitu tahu, tempe, kacang-kacangan.
2. Menurunkan asupan lemak jenuh Lemak jenuh terutama berasal dari minyak kelapa, santan, dan semua minyak lain seperti minyak jagung, minyak kedelai, dan lain-lain yang mendapatkan pemanasan tinggi atau dipanaskan berulang-ulang. Kelebihan lemak jenuh akan mengakibatkan peningkatan kadar LDL kolestrol.
3. Menjaga agar asupan lemak jenuh tetap baik secara kuantitas maupun kualitas Minyak tidak jenuh terutama didapatkan ikan laut serta minyak sayur dan minyak zaitun yang tidak dipanaskan dengan pemanasan tinggi atau tidak dipanaskan secara berulang-ulang. Asupan lemak tidak januh ini akan dapat meningkatkan kadar kolestrol HDL, dan mencegah terbentuknya endapan pada pembuluh darah.
4. Menurunkan asupan kolestrol. Kolestrol terutama banyak ditemukan pada lemak hewan, jeroan, kuningan telur, seafood (kecuali ikan).
5. Mengkonsumsi lebih banyak serat dalam menu makanan sehari Serat berfungsi untuk mengikat lemak yang berasal dari makanan dalam proses pencernaan, sehingga mencegah peningkat kadar LDL kolestrol.
6. Merubah cara masak Minyak goreng dari asam lemak tidak jenuh sebaiknya bukan digunakan untuk menggoreng tetapi digunakan digunakan untuk minyak salad sehingga mempunyai efek positif terhadap peningkatan HDL kolestrol maupun pencegahan terjadinya endapan pada pembuluh darah.
A. Gaya Hidup
Olahraga dan aktivitas fisik
Tujuan melakukan aktivitas fisik secara teratur adalah mencapai berat badan ideal, mengurangi risiko terjadinya sindrom metabolik, dan mengontrol faktor risiko penyakit jantung koroner. Pengaruh aktivitas fisik terhadap parameter lipid terutama berupa penurunan trigliserida dan peningkatan kolesterol HDL. Olahraga aerobik dapat menurunkan konsentrasi trigliserid (TG) sampai 20% dan meningkatkan konsentrasi kolesterol HDL sampai 10%. Sementara itu, olahraga resisten hanya menurunkan TG sebesar 5% tanpa pengaruh terhadap konsentrasi HDL. Efek penurunan TG dari aktivitas fisik sangat tergantung pada konsentrasi TG awal, tingkat aktivitas fisik, dan penurunan berat badan. Tanpa disertai diet dan penurunan berat badan, aktivitas fisik tidak berpengaruh terhadap kolesterol total dan LDL. Aktivitas fisik yang dianjurkan adalah aktivitas yang terukur seperti jalan cepat 30 menit per hari selama 5 hari per minggu atau aktivitas lain setara dengan 4-7 kkal/menit atau 3-6 METs (Metabolic equilavents). Beberapa contoh jenis latihan fisik lainnya antara lain:
- Berjalan cepat (4,8-6,4 km per jam) selama 30-40 menit
- Bersepeda untuk kesenangan atau transportasi, jarak 8 km dalam 30 menit
- Berenang – selama 20 menit
- Bermain voli selama 45 menit
- Menyapu halaman selama 30 menit
- Menggunakan mesin pemotong rumput yang didorong selama 30 menit
- Membersihkan rumah (menyeluruh)
- Berdansa selama 30 menit
- Bermain basket selama 15 hingga 20 menit
- Bermain golf tanpa caddy (mengangkat peralatan golf sendiri)
Menghentikan kebiasaan merokok
Merokok berhubungan dengan peningkatan konsentrasi trigliserida, tetapi beberapa penelitian menyatakan menghentikan merokok diragukan menyebabkan penurunan konsentrasi TG. Menghentikan merokok dapat meningkatkan konsentrasi kolesterol HDL sebesar 5-10%.
Mengatur Berat Badan
Body Mass Index (BMI) atau Indeks Masa Tubuh (IMT) (cara menghitungnya adalah berat badan dalam kilogram dibagi tinggi badan dalam meter)dan lingkar pinggang dipakai sebagai ukuran untuk menilai obesitas umum dan obesitas abdominal. Baik obesitas umum maupun obesitas abdominal berhubungan dengan risiko kematian. Konsep obesitas terutama dihubungkan dengan konsep sindrom metabolik. Untuk semua pasien dengan kelebihan berat badan hendaknya diusahakan untuk mengurangi 10% berat badan. Walaupun ukuran antropometri lain seperti lingkar pinggang atau rasio pinggul terhadap pinggang dapat menambah informasi, BMI sendiri adalah prediktor kuat untuk mortalitas secara keseluruhan. Lingkar pinggang normal untuk Asia adalah <90 cm untuk pria dan <80 cm untuk wanita.
Bertambahnya mortalitas secara progresif akibat peningkatan BMI terutama berhubungan dengan mortalitas penyakit vaskular. Hubungan antara BMI dengan kematian di Asia menunjukkan perbedaan antar etnis. Indeks Masa Tubuh yang tinggi berhubungan dengan peningkatan mortalitas pada etnis Asia Timur (Cina, Jepang dan Korea), tetapi tidak pada etnis India dan Bangladesh. Kesepakatan klasifikasi BMI untuk populasi Asia dapat dilihat pada tabel di bawah.
Tabel Klasifikasi BMI untuk populasi Asia dewasa.
Klasifikasi
|
BMI
(kg/m2)
|
Berat
Badan Kurang
|
<18,5
|
Normal
|
18,5 – 22,9
|
Berat
Badan Lebih:
Berisiko
Obesitas
I
Obesitas
II
|
≥ 23
23 – 24,9
25 – 29,9
≥ 30
|
Walaupun pengaruh penurunan berat badan terhadap kolesterol total dan LDL hanya sedikit, untuk semua pasien dengan kelebihan berat badan direkomendasikan untuk mengurangi 10% berat badan. Setiap penurunan 10 kg berat badan berhubungan dengan penurunan kolesterol LDL sebesar 8 mg/dL. Konsentrasi kolesterol HDL justru berkurang saat sedang aktif menurunkan berat badan dan akan meningkat ketika berat badan sudah stabil.
Setiap penurunan 1 kg berat badan berhubungan dengan peningkatan kolesterol HDL sebesar 4 mg/dL dan penurunan konsentrasi TG sebesar 1,3 mg/ dL. Sebuah studi dengan masa pemantauan maksimum 13,5 tahun menunjukkan bahwa intervensi gaya hidup yang intensif pada penderita diabetes melitus tipe 2 dengan kelebihan berat badan (overweight) atau obesitas tidak menurunkan kolesterol LDL tetapi menurunkan HbA1C dan semua risiko kardiovaskular. Studi ini menunjukkan bahwa intervensi berupa penurunan berat badan minimal 7%, meningkatan aktivitas fisik, dan mengurangi asupan kalori pada pasien yang mendapat terapi obat proteksi kardiovaskular tidak menurunkan laju kejadian kardiovaskular.
B. Pengelolaan Nutrisi Pada Dislipidemia
Tujuan dari pengelolaan nutrisi pada penderita dislipidemia yaitu untuk menurunkan berat badan bila mengalami kegemukan, mengubah jenis dan asupan lemak makanan, menurunkan asupan kolesterol makanan, serta meningkatkan asupankarbohidrat kompleks dan menurun asupan karbohidrat sederhana.
Hal-hal yang perlu diperhatikan di dalam pengaturan diet pada penderita dislipidemia adalah sebagai berikut :
1. Energi yang dibutuhkan disesuaikan menurut berat badan dan aktifitas fisik. Apabila pasien mengalami kegemukan, penurunan berat badan dicapai dengan asupan energi rendah dan meningkatkan aktifitas fisik. Penurunan asupan energi disertai penurunan berat badan biasanya menghasilkan penurunan kadar trigliserida darah yang cepat.
2. Lemak diberikan sedang, yaitu < 30% dari kebutuhan energi total. Lemak jenuh untuk diet dislipidemia tahap 1 ( < 10% dari kebutuhan energi total ) dan untuk dislipidemia ( < 7% dari kebutuhan energi total ). Lemak tak jenuh ganda dan tunggal untuk dislipidemia tahap 1 dan 2 adalah 10-15% dari kebutuhan energi total. Kolesterol < 300 mg untuk dislipidemia tahap 1 dan < 200 mg untuk dislipidemia tahap 2. Sumber lemak yang dianjurkan seperti : minyak jagung, kedelai, kacang tanah, bunga matahari dan wijen, margarin tanpa garam yang dibuat dari minyak tidak jenuh ganda, mayones dan salad dressing tanpa garam yang dibuat dari minyak tidak jenuh ganda. Sunber lemak yang tidak dianjurkan seperti : minyak kelapa, minyak kelapa sawit, mentega, margarin, kelapa, santan, krim, lemak babi/lard, bacon, cocoa mentega, mayones dan dressing dibuat dengan telur.
3. Protein diberikan cukup, yaitu 10-20% dari kebutuhan energi total. Sumber protein hewani yang dianjurkan terutama ikan yang banyak mengandung lemak omega 3, unggas tanpa kulit, daging kurus, putih telur, susu skim, yoghurt rendah lemak dan keju rendah lemak. Sumber protein hewani yang tidak dianjurkan seperti : daging gemuk, daging kambing, daging babi, jeroan, otak, sosis, sardin, kuning telur ( batasi hingga 3 butir/minggu ), susu kental manis, krim, yoghurt dari susu penuh, keju dan es krim. Protein nabati yang dianjurkan seperti : tahu, tempe, dan kacang-kacangan. Protein nabati yang tidak dianjurkan yaitu yang dimasak dengan santan dan digoreng dengan minyak jenuh ( kelapa dan kelapa sawit ).
4. Karbohidrat diberikan sedang, yaitu 50-60% dari kebutuhan energi total. Sunber karbohidrat yang dianjurkan seperti : beras tumbuk/beras merah, pasta, makaroni, roti tinggi serat ( whole wheat bread ), cereal, ubi, kentang, kue buatan sendiri dengan menggunakan sedikit minyak/lemak tak jenuh. Sumber karbohidrat yang tidak dianjurkan seperti : produk makanan jadi ( pie, cake, croissant, pastries, biskuit, krekers berlemak dan kue-kue berlemak lainnya ).
5. Serat diberikan tinggi, terutama serat serat larut air yang terdapat dalam apel, beras tumbuk atau beras merah, havermoout, dan kacang-kacangan.
6. Vitamin dan mineral deberikan cukup. Suplemen dianjurkan untuk pasien yang mengkonsumsi ≤ 1200 kalori sehari.
7. Sayuran yang dianjurkan yaitu semua sayur dalam bentuk segar, direbus, dikukus, disetup, ditumis menggunakan minyak jagung, minyak kedelai atau margarin tanpa garam yang dibuat dari minyak tidak jenuh ganda, dimasak dengan santan encer. Sayuran yang tidak dianjurkan yaitu sayuran yang dimasak dengan mentega, minyak kelapa atau minyak kelapa sawit dan santan kental.
8. Buah yang dianjurkan yaitu semua buah dalam keadaan segar atau bentuk jus. Buah yang tidak dianjurkan yaitu buah yang diawet dengan gula seperti buah kaleng dan buah kering.
Modifikasi Diet Dislipidemia
Pilar utama pengelolaan dislipidemia nonfarmakologis meliputi olahraga, modifikasi diet dan penurunan berat badan bagi yang kegemukan. Penurunan berat badan akan membantu menurunkan kadar kolesterol LDL dalam darah. Kadar lipid dalam darah selain dipengaruhi oleh diet juga dapat dipengaruhi oleh olah raga seperti aerobik dan jogging.
Olahraga dapat mempengaruhi kadar lipid darah yaitu menurunkan kadar kolesterol total, kolesterol LDL dan trigliserid serta meningkatkan kolesterol HDL.
Tujuan Modifikasi Diet :
- Menjaga kadar lipid darah (kolesterol total, kolesterol LDL dan kolesterol HDL ) tetap normal atau rendah untuk kolesterol total, kolesterol LDL ( makin rendah makin baik) dan tinggi untuk kolesterol HDL ( makin tinggi makin baik ).
- Makan cukup kalori untuk mencapai atau mempertahankan berat badan ideal.
Prinsip modifikasi diet :
- Meningkatkan asupan antioksidan dan serat larut air, dengan makan banyak sayuran, buah, umbi-umbian, biji-bijian dan kacang-kacangan.
- Meningkatkan asupan lemak tidak jenuh.
- Meningkatkan asupan vitamin B3, C, E.
- Membatasi asupan makanan berlemak dan berminyak.
- Membatasi asupan makanan dengan kolesterol tinggi.
- Membatasi asupan kue dan minuman manis
Diagnosis Gizi Pada Dislipidemia
Sebelum memberikan diagnosis gizi untuk pasien dislipidemia, bisa dilihat beberapa parameter sebagai berikut :
Tabel Parameter Diagnosis Gizi Untuk Dislipidemia
Parameter
|
Uraian
|
Kode
Diagnosa Gizi*
|
Riwayat Makan
|
Riwayat mengkonsumsi makanan padat energi
((khususnya energi dari lemak ) : daging berlemak, junk food, gula yang
berlebihan : soft drinks, mentega, margarin/ krim/ santan/ minyak, alkohol,
tuak. Rendah konsumsi serat (sayur dan buah-buahan ).
|
NI-2.2
NI-5.6.2
|
Biokimia
|
Pemeriksaan meliputi : kadar kolesterol total, LDL,
HDL, trigliserida, glukosa darah, tes fungsi hati, urin lengkap, tes fungsi
ginjal.
|
NC-2.2
|
Antropometri
|
Berat badan ( obesitas ), IMT / BMI
|
NC-3.3
|
Pemeriksaan Fisik
Klinis
|
Keadaan umum pasien : cepat lelah, sesak.
Pemeriksaan klinis : pengukuran tekanan darah, suhu
tubuh, nadi, denyut jantung dan pernapasan.
|
NC-2.2
|
Riwayat Personal
Pasien
|
Riwayat yang dialami oleh pasien, riwayat penyakit
keluarga, aktifitas fisik, olahraga, (intensitas dan frekuensi ), jenis
kelamin ( laki-laki berisiko daripada perempuan ), usia lanjut.
|
NB-1.3
|
*Kode dapat ditemukan di sini
Standar Diet Dislipidemia
Ada 2 jenis standar diet dislipidemia: Tahap 1 dan tahap II. Kebutuhan energi sesuai tinggi dan berat badan. Komposisi energi 10-20% dari protein, < 30% dari lemak dan 50-60% dari karbohidrat.
Pada standar diet dislipidemia tahap I kandungan lemak jenuh < 10% dan kolesterol < 300 mg. Sedangkan pada diet dislipidemia tahap II kandungan lemak jenuh < 7%, kandungan kolesterol < 200 mg. Kebutuhan lemak tidak jenuh ganda 10%, dan sisanya lemak tidak jenuh tunggal 10-15% kebutuhan energi. Standar diet tahap I dan tahap II masing-masing ada 4 jenis dengan energi 1100 kalori, 1500 kalori, 1900 kalori dan 2500 kalori.
Standar Diet Dislipidemia Tahap 1
Bahan Makanan Penukar
|
1100
|
1500
|
1900
|
2500
|
Karbohidrat
|
2
|
3
|
5
|
6½
|
Hewani ☺
|
2
|
3
|
3
|
4
|
Hewani *
|
½
|
1
|
1
|
1½
|
Nabati
|
3½
|
4
|
4
|
5½
|
Sayuran A
|
s
|
s
|
s
|
s
|
Sayuran B
|
2
|
3
|
3
|
3
|
Buah
|
3
|
3
|
3
|
4
|
Gula Pasir
|
1
|
1
|
1
|
1
|
Susu Tanpa Lemak
|
-
|
-
|
1
|
2
|
Minyak Kelapa/ Kelapa
Sawit
|
2½
|
3
|
3
|
4
|
Nilai Gizi
|
||||
Energi ( Kalori )
|
1136
|
1492
|
1912
|
2541
|
Protein ( gr )
|
45
|
63
|
78
|
108
|
Lemak ( gr )
|
34
|
44
|
44
|
20
|
Lemak Jenuh
|
12,4
|
13,3
|
14,3
|
16,1
|
Kolesterol
|
173,8
|
140
|
135
|
192,5
|
Karbohidrat ( gr )
|
162,5
|
211
|
301
|
393,5
|
Keterangan :
☺ : protein rendah lemak ( 2 gr ) * : protein lemak sedang ( 5 gr )
# : protein tinggi lemak ( 13 gr )
STANDAR DIET DISLIPIDEMIA 1100 KALORI ( TAHAP I )
Protein ( 45 g ) Lemak ( 34 g ) Karbohidrat (162,5 g )
Total kebutuhan bahan makanan sehari
Nasi 2 penukar karbohidrat
Ikan/ayam tanpa kulit 2 penukar hewani ☺
Daging ½ penukar hewani *
Tahu/kacang hijau/tempe/kacang merah 3½ penukar nabati
Sayuran A sekehendak
Sayuran B 2 penukar sayuran
Buah 3 penukar buah
Gula pasir 1 penukar gula
Minyak 2½ penukar minyak
Bahan
|
Berat
|
URT
|
Penukar
|
Contoh Menu
|
PAGI
|
||||
Nasi
|
50 g
|
1/3 gls
|
½ karbohidrat
|
Nasi
|
Daging
|
17 g
|
1 ptg kcl
|
½ hewani *
|
Pepes tahu+daging
|
Tahu
|
110 g
|
1 bj bsr
|
1 nabati
|
|
Sayuran A
|
Bening bayam+wortel
|
|||
Minyak
|
2,5 g
|
½ sdt
|
½ minyak
|
|
SNACK PAGI
|
||||
Kacang hijau
|
20 g
|
2 sdm
|
1 nabati
|
Bubur kacang hijau
|
Gula pasir
|
10 g
|
1 sdm
|
1 gula
|
|
SIANG
|
||||
Nasi
|
100 g
|
¾ gls
|
1 karbohidrat
|
Nasi
|
Ikan
|
40 g
|
1 ptg sdg
|
1 hewani ☺
|
Ikan pindang
|
Tempe
|
50 g
|
2 ptg sdg
|
1 nabati
|
Tempe bacem
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
Cah buncis+kol
|
Buah
|
110 g
|
2 bh
|
1 buah
|
Jeruk
|
Minyak
|
5 g
|
1 sdt
|
1 minyak
|
|
SNACK SORE
|
||||
Buah
|
50 g
|
1 bh
|
1 buah
|
Pisang
|
MALAM
|
||||
Nasi
|
50 g
|
1/3 gls
|
½ karbohidrat
|
Nasi
|
Ayam tanpa kulit
|
40 g
|
1 ptg sdg
|
1 hewani ☺
|
Ayam panggang
|
Tempe
|
50 g
|
2 sdm
|
1 nabati
|
Tempe goreng
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
Bening sawi+wortel
|
Buah
|
110 g
|
1 ptg bsr
|
1 buah
|
Pepaya
|
Minyak
|
5 g
|
1 sdt
|
1 minyak
|
|
Keterangan :
☺ Protein rendah lemak (2 g) * Protein lemak sedang (5 g) # Protein tinggi lemak (13 g)
STANDAR DIET DISLIPIDEMIA 1500 KALORI ( TAHAP I )
Protein ( 63 g ) Lemak ( 44 g ) Karbohidrat ( 211 g )
Total kebutuhan bahan makanan sehari
Nasi 3 penukar karbohidrat
Ikan/ayam tanpa kulit 3 penukar hewani ☺
Daging 1 penukar hewani *
Tahu/kacang hijau/tempe/kacang merah 4 penukar nabati
Sayuran A sekehendak
Sayuran B 3 penukar sayuran
Buah 3 penukar buah
Gula pasir 1 penukar gula
Minyak 4 penukar minyak
Bahan
|
Berat
|
URT
|
Penukar
|
Contoh Menu
|
PAGI
|
||||
Nasi
|
100 g
|
¾ gls
|
1 karbohidrat
|
Nasi
|
Daging
|
35 g
|
1 ptg sdg
|
1 hewani *
|
Sup daging+kembang kol+wortel
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
|
Tahu
|
110 g
|
1 bj bsr
|
1 nabati
|
Perkedel tahu
|
Minyak
|
5 g
|
1 sdt
|
1 minyak
|
|
SNACK PAGI
|
||||
Kacang hijau
|
20 g
|
2 sdm
|
1 nabati
|
Bubur kacang hijau
|
Gula pasir
|
10 g
|
1 sdm
|
1 gula
|
|
SIANG
|
||||
Nasi
|
100 g
|
¾ gls
|
1 karbohidrat
|
Nasi
|
Ikan
|
80 g
|
2 ptg sdg
|
2 hewani ☺
|
Pepes ikan
|
Tempe
|
50 g
|
1 ptg sdg
|
1 nabati
|
Tempe bacem
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
Bening bayam
|
Buah
|
110 g
|
1 bh
|
1 buah
|
Jeruk
|
Minyak
|
10 g
|
2 sdt
|
1 minyak
|
|
SNACK SORE
|
||||
Buah
|
50 g
|
1 bh
|
1 buah
|
Pisang
|
MALAM
|
||||
Nasi
|
100 g
|
¾ gls
|
1 karbohidrat
|
Nasi
|
Ayam tanpa kulit
|
40 g
|
1 ptg sdg
|
1 hewani ☺
|
Ayam bakar
|
Tempe
|
50 g
|
1 ptg sdg
|
1 nabati
|
Oseng-oseng tempe
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
Sayur asem
|
Buah
|
110 g
|
1 ptg bsr
|
1 buah
|
Pepaya
|
Minyak
|
5 g
|
1 sdt
|
1 minyak
|
|
Keterangan :
☺ Protein rendah lemak ( 2 g ) * Protein lemak sedang ( 5 g ) # Protein tinggi lemak (13 g)
STANDAR DIET DISLIPIDEMIA 1900 KALORI ( TAHAP I )
Protein ( 78 g ) Lemak ( 44 g ) Karbohidrat ( 301 g )
Total kebutuhan bahan makanan sehari
Nasi 3 penukar karbohidrat
Ikan/ayam tanpa kulit 3 penukar hewani ☺
Daging 1 penukar hewani *
Tahu/kacang hijau/tempe/kacang merah 4 penukar nabati
Sayuran A sekehendak
Sayuran B 3 penukar sayuran
Buah 3 penukar buah
Gula pasir 1 penukar gula
Minyak 4 penukar minyak
Bahan
|
Berat
|
URT
|
Penukar
|
Contoh
Menu
|
PAGI
|
||||
Nasi
|
100 g
|
¾ gls
|
1 karbohidrat
|
Nasi
|
Daging
|
35 g
|
1 ptg sdg
|
1 hewani *
|
Sup daging+kembang kol+wortel
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
|
Tahu
|
110 g
|
1 bj bsr
|
1 nabati
|
Perkedel tahu
|
Minyak
|
5 g
|
1 sdt
|
1 minyak
|
|
SNACK
PAGI
|
||||
Kacang hijau
|
20 g
|
2 sdm
|
1 nabati
|
Bubur kacang hijau+susu
|
Susu tanpa lemak
|
20 g
|
4 sdm
|
1 susu
|
|
Gula pasir
|
10 g
|
1 sdm
|
1 gula
|
|
SIANG
|
||||
Nasi
|
200 g
|
1 ½ gls
|
2 karbohidrat
|
Nasi
|
Ikan
|
80 g
|
2 ptg sdg
|
2 hewani ☺
|
Ikan panggang
|
Tempe
|
50 g
|
2 ptg sdg
|
1 nabati
|
Oseng-oseng tempe
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
Sayur assem
|
Buah
|
110 g
|
2 bh
|
1 buah
|
Jeruk
|
Minyak
|
5 g
|
1 sdt
|
1 minyak
|
|
SNACK
SORE
|
||||
Buah
|
50 g
|
1 bh
|
1 buah
|
Pisang
|
MALAM
|
||||
Nasi
|
200 g
|
1 ½ gls
|
2 karbohidrat
|
Nasi
|
Ayam
|
40 g
|
1 ptg sdg
|
1 hewani ☺
|
Ayam kecap
|
Tahu
|
110 g
|
1 bj bsr
|
1 nabati
|
Pepes tahu
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
Cah buncis+wortel
|
Buah
|
110 g
|
1 ptg bsr
|
1 buah
|
Pepaya
|
Minyak
|
5 g
|
1 sdt
|
1 minyak
|
|
Keterangan :
☺Protein rendah lemak (2 g) * Protein lemak sedang (5 g ) # Protein tinggi lemak (13 g)
STANDAR DIET DISLIPIDEMIA 2500 KALORI ( TAHAP I )
Protein (108 g ) Lemak ( 69,5 g ) Karbohidrat (393,5 g )
Total kebutuhan bahan makanan sehari
Nasi 6½ penukar karbohidrat
Ikan/ayam tanpa kulit 4 penukar hewani ☺
Daging 1½ penukar hewani *
Sayuran A sekehendak
Sayuran B 3 penukar sayuran
Buah 4 penukar buah
Susu tanpa lemak 2 penukar susu +
Minyak 4 penukar minyak
Gula pasir 1 penukar gula
Bahan
|
Berat
|
URT
|
Penukar
|
Contoh
Menu
|
PAGI
|
||||
Nasi
|
150 g
|
1 gls
|
1 ½ karbohidrat
|
Nasi
|
Ayam tanpa kulit
|
40 g
|
1 ptg sdg
|
1 hewani ☺
|
Ayam panggang
|
Telur
|
25 g
|
½ btr
|
½ hewani
|
|
Tahu
|
110 g
|
1 bj bsr
|
1 nabati
|
Tahu kukus
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
Cah sawi+wortel
|
Minyak
|
5 g
|
1 sdt
|
1 minyak
|
|
SNACK
PAGI
|
||||
Roti
|
70 g
|
3 iris
|
1 karbohidrat
|
Roti
|
Selai kacang tanah
|
15 g
|
1 sdm
|
1 nabati
|
Selai kacang tanah
|
Melon
|
190 g
|
1 ptg bsr
|
1 buah
|
Melon
|
SIANG
|
||||
Nasi
|
200 g
|
1 ½ gls
|
2 karbohidrat
|
Nasi
|
Ayam tanpa kulit
|
40 g
|
2 ptg sdg
|
1 hewani ☺
|
Ayam goreng
|
Telur ayam
|
55 g
|
1 btr
|
1 hewani *
|
|
Kacang tanah
|
25 g
|
2 sdm
|
1 nabati
|
Gado-gado sayuran+telur
|
Tempe
|
25 g
|
1 ptg sdg
|
½ nabati
|
Tempe bacem
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
|
Buah
|
110 g
|
2 bh
|
1 buah
|
Jeruk
|
Susu tanpa lemak
|
10 g
|
2 sdt
|
1 minyak
|
|
MALAM
|
||||
Nasi
|
200 g
|
1 ½ gls
|
2 karbohidrat
|
Nasi
|
Ayam tanpa kulit
|
80 g
|
2 ptg sdg
|
2 hewani ☺
|
Ayam kecap
|
Tempe
|
50 g
|
2 ptg sdg
|
1 nabati
|
Oseng-oseng tempe
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
Cah buncis
|
Buah
|
50 g
|
1 bh
|
1 buah
|
Pepaya
|
Minyak
|
5 g
|
1 sdt
|
1 minyak
|
|
SNACK
MALAM
|
||||
Kacang hijau
|
20 g
|
2 sdm
|
1 nabati
|
Bubur kacang hijau
|
Gula pasir
|
13 g
|
1 sdm
|
1 gula
|
|
Susu tanpa lemak
|
20 g
|
4 sdm
|
1 susu
|
|
Keterangan :
☺ Protein rendah lemak ( 2 g ) * Protein lema k sedang ( 5 g ) # Protein tinggi lemak ( 13 g )
Standar Diet Dislipidemia Tahap II
Bahan Makanan Penukar
|
1100
|
1500
|
1900
|
2500
|
Karbohidrat
|
2
|
3½
|
5
|
6
|
Hewani ☺
|
2½
|
2
|
2
|
4
|
Hewani *
|
1
|
1½
|
1½
|
1½
|
Nabati
|
3
|
3
|
4
|
5
|
Sayuran A
|
S
|
S
|
S
|
S
|
Sayuran B
|
2
|
3
|
3
|
3
|
Buah
|
3
|
3
|
3
|
3
|
Gula Pasir
|
1
|
1
|
1
|
2
|
Susu Tanpa Lemak
|
-
|
-
|
1
|
2
|
Minyak tidak
jenuh
|
3
|
3
|
6
|
6
|
Nilai Gizi
|
||||
Energi ( Kalori )
|
1140
|
1489
|
1943
|
2472,8
|
Protein ( gr )
|
49,5
|
58,5
|
74,5
|
104,2
|
Lemak ( gr )
|
34
|
31
|
49
|
64
|
Lemak Jenuh
|
4,5
|
5,3
|
6,0
|
7,8
|
Kolesterol
|
121,5
|
133,7
|
133,8
|
168,8
|
Karbohidrat ( gr )
|
159
|
244
|
301
|
370
|
Keterangan :
☺ : protein rendah lemak ( 2 gr )
* : protein lemak sedang ( 5 gr )
# : protein tinggi lemak ( 13 gr )
STANDAR DIET DISLIPIDEMIA 1100 KALORI ( TAHAP II )
Protein ( 49,5 g ) Lemak ( 34 g ) Karbohidrat ( 159 g )
Total kebutuhan bahan makanan sehari
Nasi 2 penukar karbohidrat
Ikan/ayam tanpa kulit 2½ penukar hewani ☺
Daging 1 penukar hewani *
Tahu/tempe 3 penukar nabati
Sayuran A sekehendak
Sayuran B 2 penukar sayuran
Buah 3 penukar buah
Gula pasir 1 penukar gula
Minyak 3 penukar minyak
Bahan
|
Berat
|
URT
|
Penukar
|
Contoh Menu
|
PAGI
|
||||
Nasi
|
50 g
|
1/3 gls
|
½ karbohidrat
|
Nasi
|
Daging
|
35 g
|
1 ptg sdg
|
1 hewani *
|
Sup daging+kembang kol+wortel
|
Sayuran
|
50 g
|
½ gls
|
½ sayuran
|
|
Tahu
|
20 g
|
2 sdm
|
1 nabati
|
Tahu bacem
|
Minyak
|
5 g
|
1 sdt
|
1 minyak
|
|
SNACK PAGI
|
||||
Gula pasir
|
13 g
|
1 sdm
|
1 gula
|
Teh manis
|
SIANG
|
||||
Nasi
|
100 g
|
¾ gls
|
1 karbohidrat
|
Nasi
|
Ikan
|
60 g
|
1 ½ ptg sdg
|
1 ½ hewani ☺
|
Ikan pindang
|
Tahu
|
110 g
|
1 bj bsr
|
1 nabati
|
Pepes tahu
|
Sayuran B
|
50 g
|
½ gls
|
½ sayuran
|
Tumis kacang panjang+taoge
|
Buah
|
110 g
|
2 bh
|
1 buah
|
Jeruk
|
Minyak
|
5 g
|
1 sdt
|
1 minyak
|
|
SNACK SORE
|
||||
Buah
|
110 g
|
1 ptg bsr
|
1 buah
|
Pepaya
|
MALAM
|
||||
Nasi
|
50 g
|
1/3 gls
|
½ karbohidrat
|
Nasi
|
Ayam tanpa kulit
|
40 g
|
1 ptg sdg
|
1 hewani ☺
|
Ayam bakar
|
Tempe
|
50 g
|
2 ptg sdg
|
1 nabati
|
Tempe bacem
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
Cah sawi+wortel
|
Buah
|
50 g
|
1 bh
|
1 buah
|
Pepaya
|
Minyak
|
5 g
|
1 sdt
|
1 minyak
|
|
Keterangan :
☺ Protein rendah lemak ( 2 g ) * Protein lemak sedang ( 5 g ) # Protein tinggi lemak ( 13 g )
STANDAR DIET DISLIPIDEMIA 1500 KALORI ( TAHAP II )
Protein ( 58,5 g ) Lemak ( 31 g ) Karbohidrat ( 244 g )
Total kebutuhan bahan makanan sehari
Nasi 4 penukar karbohidrat
Ikan/ayam tanpa kulit 2 penukar hewani ☺
Daging 1½ penukar hewani *
Tahu/tempe 3 penukar nabati
Sayuran A sekehendak
Sayuran B 3 penukar sayuran
Buah 3 penukar buah
Gula pasir 1 penukar gula
Minyak tidak jenuh 3½ penukar minyak
Bahan
|
Berat
|
URT
|
Penukar
|
Contoh Menu
|
PAGI
|
||||
Nasi
|
100 g
|
¾ gls
|
1 karbohidrat
|
Nasi
|
Daging
|
35 g
|
1 ptg sdg
|
1 hewani *
|
Sup daging+kentang+wortel
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
|
Minyak
|
5 g
|
1 sdt
|
1 minyak
|
|
SNACK PAGI
|
||||
Kacang hijau
|
20 g
|
2 sdm
|
1 nabati
|
Bubur kacang hijau
|
Gula pasir
|
13 g
|
1 sdm
|
1 gula
|
|
SIANG
|
||||
Nasi
|
200 g
|
1 ½ gls
|
2 karbohidrat
|
Nasi
|
Ikan
|
40 g
|
1 ptg sdg
|
1 hewani ☺
|
Ikan panggang
|
Telur
|
25 g
|
½ btr
|
½ hewani
|
Pepes tahu telur
|
Tahu
|
110 g
|
1 bj bsr
|
1 nabati
|
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
Bening bayam
|
Buah
|
110 g
|
2 bh
|
1 buah
|
Jeruk
|
Minyak
|
75 g
|
1 ½ sdt
|
1 ½ minyak
|
|
SNACK SORE
|
||||
Buah
|
110 g
|
1 ptg bsr
|
1 buah
|
Pepaya
|
MALAM
|
||||
Nasi
|
100 g
|
¾ gls
|
1 karbohidrat
|
Nasi
|
Ayam tanpa kulit
|
40 g
|
1 ptg sdg
|
1 hewani ☺
|
Ayam bakar
|
Tempe
|
50 g
|
2 ptg sdg
|
1 nabati
|
Oseng-oseng tempe
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
Sayur asem
|
Buah
|
50 g
|
1 bh
|
1 buah
|
Pisang
|
Minyak
|
5 g
|
1 sdt
|
1 minyak
|
|
Keterangan :
☺ Protein rendah lemak ( 2 g ) * Protein lemak sedang ( 5 g ) # Protein tinggi lemak ( 13 g )
STANDAR DIET DISLIPIDEMIA 1900 KALORI ( TAHAP II )
Protein ( 74,5 g ) Lemak ( 49 g ) Karbohidrat ( 301 g )
Total kebutuhan bahan makanan sehari
Nasi 5 penukar karbohidrat
Ikan/ayam tanpa kulit 2 penukar hewani ☺
Daging 1½ penukar hewani *
Tahu/tempe 4 penukar nabati
Sayuran A sekehendak
Sayuran B 3 penukar sayuran
Buah 3 penukar buah
Gula pasir 1 penukar gula
Minyak tidak jenuh 6 penukar minyak
Minyak tidak jenuh 6 penukar minyak
Bahan
|
Berat
|
URT
|
Penukar
|
Contoh
Menu
|
PAGI
|
||||
Nasi
|
150 g
|
1 gls
|
1 ½ karbohidrat
|
Nasi
|
Daging
|
35 g
|
1 ptg sdg
|
1 hewani *
|
Rolade daging
|
Telur
|
25 g
|
½ btr
|
½ hewani *
|
|
Tahu
|
110 g
|
1 bj bsr
|
1 nabati
|
Tahu bacem
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
Cah buncis+wortel
|
Minyak
|
10 g
|
2 sdt
|
2 minyak
|
|
SNACK
PAGI
|
||||
Kacang hijau
|
20 g
|
2 sdm
|
1 nabati
|
Bubur kacang hijau+susu
|
Gula pasir
|
13 g
|
1 sdm
|
1 gula
|
|
Susu tanpa lemak
|
200 g
|
1 gls
|
1 susu
|
|
SIANG
|
||||
Nasi
|
150 g
|
1 gls
|
1 ½ karbohidrat
|
Nasi
|
Ikan
|
40 g
|
1 ptg sdg
|
1 hewani ☺
|
Ikan panggang
|
Tempe
|
50 g
|
2 ptg sdg
|
1 nabati
|
Oseng-oseng tempe
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
Bening bayam
|
Buah
|
110 g
|
2 bh
|
1 buah
|
Jeruk
|
Minyak
|
10 g
|
2 sdt
|
2 minyak
|
|
SNACK
SORE
|
||||
Buah
|
50 g
|
1 ptg bsr
|
1 buah
|
Pisang
|
MALAM
|
||||
Nasi
|
150 g
|
1 gls
|
1 ½ karbohidrat
|
Nasi
|
Ayam tanpa kulit
|
40 g
|
1 ptg sdg
|
1 hewani ☺
|
Ayam bb kuning
|
Tahu
|
110 g
|
1 bj bsr
|
1 nabati
|
Perkedel tahu
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
Sup sayuran
|
Buah
|
110 g
|
1 ptg bsr
|
1 buah
|
Pepaya
|
Minyak
|
10 g
|
2 sdt
|
2 minyak
|
|
SNACK
MALAM
|
||||
Biskuit
|
20
|
2 bh bsr
|
½ karbohidrat
|
Biskuit
|
Keterangan :
☺ Protein rendah lemak ( 2 g ) * Protein lemak sedang ( 5 g ) # Protein tinggi lemak ( 13 g )
STANDAR DIET DISLIPIDEMIA 2500 KALORI ( TAHAP II )
Protein ( 104,2 g ) Lemak ( 64 g ) Karbohidrat ( 310 g )
Total kebutuhan bahan makanan sehari
Nasi 6 penukar karbohidrat
Ikan/ayam tanpa kulit 4 penukar hewani ☺
Daging 1½ penukar hewani *
Tahu/tempe 5 penukar nabati
Sayuran A sekehendak
Sayuran B 3 penukar sayuran
Buah 3 penukar buah
Gula pasir 2 penukar gula
Minyak tidak jenuh 6 penukar minyak
Susu tanpa lemak 2 penukar susu
Bahan
|
Berat
|
URT
|
Penukar
|
Contoh
Menu
|
PAGI
|
||||
Nasi
|
150 g
|
1 gls
|
1 ½ karbohidrat
|
Nasi
|
Daging
|
35 g
|
1 ptg sdg
|
1 hewani *
|
Daging semur
|
Telur
|
25 g
|
½ btr
|
½ hewani *
|
|
Tahu
|
110 g
|
1 bj bsr
|
1 nabati
|
Perkedel tahu
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
Tumis kacang panjang
|
Minyak
|
10 g
|
2 sdt
|
2 minyak
|
|
SNACK PAGI
|
||||
Kacang hijau
|
20 g
|
2 sdm
|
1 nabati
|
Bubur kacang hijau+susu
|
Gula pasir
|
13 g
|
1 sdm
|
1 gula
|
|
Susu tanpa lemak
|
20 g
|
4 sdm
|
1 susu +
|
|
SIANG
|
||||
Nasi
|
200 g
|
1 ½ gls
|
2 karbohidrat
|
Nasi
|
Ikan
|
80 g
|
2 ptg sdg
|
2 hewani ☺
|
Ikan bb kuning
|
Tempe
|
50 g
|
2 ptg sdg
|
1 nabati
|
Tempe bacem
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
Tumis kacang panjang+taouge
|
Buah
|
50 g
|
1 bh sdg
|
1 buah
|
Jeruk
|
Minyak
|
10 g
|
2 sdt
|
2 minyak
|
|
SNACK SORE
|
||||
Roti
|
70 g
|
3 iris
|
1 karbohidrat
|
Roti
|
Selai kacang tanah
|
15 g
|
1 sdm
|
1 nabati
|
Selai kacang tanah
|
MALAM
|
||||
Nasi
|
100 g
|
¾ gls
|
1 karbohidrat
|
Nasi
|
Ayam tanpa kulit
|
80 g
|
2 ptg sdg
|
2 hewani ☺
|
Ayam panggang
|
Tempe
|
50 g
|
2 ptg sdg
|
1 nabati
|
Oseng-oseng tempe
|
Sayuran B
|
100 g
|
1 gls
|
1 sayuran
|
Cah buncis+wortel
|
Buah
|
50 g
|
1 bh
|
1 buah
|
Pisang
|
Minyak
|
10 g
|
2 sdt
|
2 minyak
|
|
SNACK MALAM
|
||||
Buah
|
50 g
|
1 bh
|
1 buah
|
Pisang
|
Gula pasir
|
13 g
|
1 sdm
|
1 gula
|
Susu
|
Susu tanpa lemak
|
20 g
|
4 sdm
|
1 susu +
|
|
Keterangan :
☺ Protein rendah lemak ( 2 g ) * Protein lemak sedang ( 5 g ) # Protein tinggi lemak ( 13 g )
Interaksi Makanan dan Obat
Interaksi obat dan makanan terjadi apabila makanan yang dimakan mempengaruhi bahan dalam obat yang diminum, sehingga obat tidak bisa bekerja sebagaimana nestinya. Interaksi dapat menyebabkan efek yang bebeda-beda, dari mulai peningkatan atau penurunan efektivitas obat sampai efek samping. Makanan juga dapat menunda, mengurangi, atau meningkatkan penyerapan obat, oleh karenanya perlu diperhatikan penggunaan obat dan makanan pada penderita dislipidemia.
a. Obat Bile Acid Binding Resin.
Efek samping dari obat ini adalah konstipasi, oleh karena itu pemberian dengan pengobatan resin memerlukan tambahan serat. Resin juga dapat menghambat absobsi asam folat dan vitamin larut lemak. Sebaiknya pemberian obat-obatan atau vitamin sebaiknya dilakukan 1-4 jam sebelum atau 4 jam sesudah pemberian resin.
b. Obat Derivat Fibrat
Efek samping dari obat ini adalah miopati yang reversibel. Kombinasi derivat dan statin akan memperberat miopati. Clofibrate dapat meningkatkan insidens batu empedu.
c. Obat Asam Nikotinat
Efek samping dari obat ini adalah flushing, hiperurisemia dan intoleransi glukosa.
Suplemen
Beberapa suplemen yang dapat diberikan sebagai pendamping diet yang berimbang adalah
1. Fitosterol
Fitosterol berkompetisi dengan absorbsi kolesterol di usus sehingga dapat menurunkan konsentrasi kolesterol total. Secara alami, fitosterol banyak didapat dalam minyak nabati dan, dalam jumlah lebih sedikit, dalam buah segar, kacang kenari, dan kacang polong. Fitosterol sering ditemukan sebagai bahan tambahan pada minyak goreng dan mentega. Konsumsi fitosterol sebagai diet suplemen menurunkan kolesterol LDL sampai 15%. Asupan sebesar 2 gram/hari dianggap sebagai pilihan terapi untuk menurunkan kolesterol LDL. Asupan lebih dari 3 gram per hari tidak menurunkan konsentrasi kolesterol lebih lanjut. Sampai saat ini belum ada bukti penurunan risiko kardiovaskular akibat konsumsi fitosterol.
Fitosterol tidak atau sedikit berpengaruh terhadap kolesterol HDL dan TG.
2. Protein kedelai
Protein kedelai berhubungan dengan penurunan 3-5% kolesterol LDL. Sebagian besar studi menggunakan asupan protein kedelai lebih dari 40 mg/hari. Sebuah studi menunjukkan asupan 25 mg/hari berhubungan dengan penurunan kolesterol LDL sebesar 5 mg/dL.
3. Makanan kaya serat
Diet serat yang larut dalam air seperti kacang polong, sayuran, buah, dan sereal mempunyai efek hipokolesterolemik. Diet serat yang larut dalam air sebanyak 5-10 gram/hari dapat menurunkan kolesterol LDL sebesar 5%. Anjuran diet serat yang larut dalam air untuk menurunkan kolesterol LDL adalah 5-15 gram/hari.
4. PUFA Omega-3
Polyunsaturated fatty acid omega-3 adalah komponen yang ada dalam minyak ikan atau diet mediterania. Asupan PUFA omega-3 yang berasal dari produk laut (seperti minyak ikan) sebesar 4 gram sehari dilaporkan menurunkan konsentrasi TG 25-30%, menurunkan konsentrasi kolesterol LDL 5-10%, dan menaikkan konsentrasi kolesterol HDL sebesar 1-3%. Produk laut mengandung banyak PUFA omega-3 rantai panjang seperti EPA dan DHA. Polyunsaturated fatty acid omega-3 yang berasal dari tanaman seperti kedelai dan kenari mengandung asam linolenik alfa (PUFA rantai moderat) yang tidak menurunkan konsentrasi TG secara konsisten. Dosis farmakologis untuk menurunkan konsentrasi TG adalah >2 gram/ hari. Suplementasi PUFA omega-3 rantai panjang dosis rendah (400 mg/hari) dalam margarin tidak menurunkan konsentrasi TG secara bermakna.83 Faedah PUFA omega-3 terhadap mortalitas kardiovaskular berdasarkan berbagai studi tidak konsisten walau satu studi di Jepang melaporkan terapi EPA berhubungan dengan penurunan 19% kejadian kardiovaskular.
C. Terapi Farmakologis (Medikamentosa)
Modifikasi gaya hidup sangat diperlukan untuk menurunkan kolesterol, tetapi banyak orang yang juga memerlukan obat penurun kadar kolesterol untuk menurunkan resiko penyakit kardiovaskuler. Ketika jumlah asupan diet dan aktivitas terbukti tidak memenuhi harapan, maka penggunaan obat-obatan tersebut perlu dipertimbangkan.
Beberapa obat-obatan telah dikembangkan digunakan secara luas untuk mengubah kadar lipoprotein dalam plasma. Pada dasarnya mekanisme kerja obat-obat tersebut terdiri dari :
- Modifikasi dari sintesa lipoprotein
- Modifikasi dari metabolisme lipoprotein intravaskuler
- Mengubah clearance dari lipoprotein
Tabel klasifikasi obat-obatan penurun lemak berdasarkan indikasi utama dan mekanisme kerja :
Menurunkan sintesa atau sekresi
lipoprotein
|
Asam nikotinik, minyak ikan (Omega 3 fatty acids)
|
Mengubah metabolisme intravaskuler
|
Derivat dari fibric acid
|
Meningkatkan clearance LDL
|
Bile acid sequestrants, HMG-KoA Reduktase Inhibitor
(Statins)
|
Tabel mekanisme kerja dan indikasi utama obat-obat penurun lemak :
Golongan Obat
|
Efek Metabolik Primer
|
Efek terhadap metabolisme lipoprotein
|
Indikasi
Utama
|
Penghambat HMG-KoA Reduktase (Statin)
|
Menghambat sintesa kolesterol secara kompetitif
|
Meningkatkan pembersihan (clearance) LDL
melalui peningkatan reseptor
|
LDL tinggi,
VLDL tinggi
|
Pengikat asam empedu
|
Menghambat sintesa kolesterol di sel-sel adiposa
|
Menurunkan pembentukan VLDL, menurunkan pembersihan
(clearance) HDL
|
LDL tinggi,
VLDL tinggi,
IDL tinggi,
HDL rendah
|
Derivat asam fibrat
|
Meningkatkan aktivitas lipoprotein lipase
|
Menurunkan pembentukan VLDL, meningkatkan
pembentukan HDL
|
VLDL tinggi,
Trigliserida tinggi ,disertai peningkatan rasio
LDL/HDL,
IDL tinggi (tipe 3)
|
Omega 3 (Minyak ikan)
|
Peningkatan degradasi Apo-B Intraseluler
|
Menghambat sekresi VLDL
|
Tabel jenis dan dosis dari obat-obat penurun lemak
Nama Obat
|
Bentuk Sediaan
|
Dosis Awal*
|
Dosis rata-rata*
|
Cholesteramine (Questran, questran
light, Logcholest, Logcholest light, Prevalite)
|
Serbuk beraroma dengan scoop pengukur ; paket @ 4g
|
4gr/d (1 scoop)
|
4-12 bid
|
Colestipol (Colestid)
|
Granules (butiran) dengan scoop pengukur ; paket @
5g; tablet 1g
|
5gr/hari (1 scoop)
|
5-15 bid
|
Gemfibrozil
|
Tablet 600 mg
|
600mg bid
|
600 mg bid
|
Asam nikotinat
(Nicor, niaspan, Slo niacin, generis,
dll)
|
Tablet dan kapsul 40, 100, 250, dan 500 mg
|
500 mg tid (untuk pelepasan segera nicotinic acid)
|
500-2000mg tid
|
Omega-3 (minyak ikan)
|
Kapsul 1g
|
3gr tid
|
2-6gr tid
|
Penghambat HMG-KoA Reduktase (Statin)
|
|||
Atorvastatin (Lipitor)
|
Tablet 10, 20, dan 40 mg
|
10 mg qpm
|
10-80 mg/hari
|
Cerivastatin (Baycol)
|
Tablet 0,2 0,3 0,4 dan 0,8 mg
|
0,4 mg qpm
|
0,3 mg pqm
|
Fluvastatin (Lescol)
|
Kapsul 20 dan 40 mg
|
20-40 mg
|
20-40 mg qpm, 40 mg bid
|
Lovastatin (Mevacor)
|
Tablet 10, 20 dan 40mg
|
20 mg qpm
|
20-40 mg qpm, 40 mg bid
|
Pravastatin (Pravacol)
|
Tablet 10, 20 dan 40 mg
|
20 mg qpm
|
20-40 mg qpm
|
Simvastatin (Zocor)
|
Tablet 5, 10, 20, dan 40 mg
|
10 mg qpm
|
10-40 mg qpm
|
Pada pasien dengan penyakit ginjal kronik atau gagal ginjal kronik perlu dilakukan penyesuaian dosis:
Tabel Penyesuaian dosis obat penurun lipid pada pasien gagal ginjal kronik
Kelas dan jenis Obat
|
Tanpa PGK atau stadium 1-2
|
PGK stadium 3
|
PGK stadium 4-5
|
Transplan
ginjal
|
Statin (mg/hari)
|
||||
Atorvastatin
|
10-80
|
10-80
|
10-80
|
10-20
|
Fluvastatin
|
20-80
|
20-80
|
10-80
|
10-80
|
Lovastatin
|
10-80
|
10-80
|
10-40
|
10-40
|
Pravastatin
|
10-40
|
10-40
|
10-20
|
10-20
|
Rosuvastatin
|
5-40
|
5-20
|
5-10
|
5
|
Simvastatin
|
5-40
|
5-40
|
5-20
|
5-20
|
Bile acid sequestrant (g/hari)
|
||||
Kolestipol
|
5-30
|
5-30
|
5-30
|
5-30
|
Kolestiramin
|
4-16
|
4-16
|
4-16
|
4-16
|
Kolesevelam
|
2,6-3,8
|
2,6-3,8
|
2,6-3,8
|
2,6-3,8
|
Derivat asam fibrat (g/hari)
|
||||
Bezafibrat
|
400-600
|
200
|
Hindari
|
Hindari
|
Clofibrat
|
1000-2000
|
500
|
500
|
Hindari
|
Ciprofibrat
|
200
|
Tidak diketahui
|
Hindari
|
Tidak diketahui
|
Fenofibrat
|
96
|
48
|
Hindari
|
Hindari
|
Gemfibrozil
|
1200
|
1200
|
600
|
600
|
Lainnya (mg/hari)
|
||||
Ezetimibe
|
10
|
10
|
10
|
Tidak diketahui
|
Niasin
|
2000
|
2000
|
1000
|
Tidak diketahui
|
Tabel Klasifikasi beratnya Penyakit Ginjak Kronis (PJK)
Stadium
|
Deskripsi
|
GFR (mL/menit/1,73 m2)
|
1
|
Kerusakan ginjal, GFR normal atau meningkat
|
≥90
|
2
|
Kerusakan ginjal, penurunan GFR ringan
|
60-89
|
3
|
Penurunan GFR moderat
|
30-59
|
4
|
Penurunan GFR berat
|
15-29
|
5
|
Gagal ginjal
|
<15 atau dialisis
|
Penjelasan singkat OBAT-OBAT TERAPI DISLIPIDEMIA
1. HMG-KoA Reduktase Inhibitor (Statins)
Beberapa obat dalam golongan ini yang sering dipakai ialah :
- Atorvastatin (Lipitor)
- Cerivastatin (Baycol)
- Fluvastatin (Lescol)
- Lovastatin (Mevacor)
- Simvastatin (Zocor)
Sebagai satu kelompok, obat-obatan ini adalah yang paling mudah bertoleransi dan paling manjur untuk menurunkan kadar LDL, oleh karena itu obat-obatan tersebut paling banyak digunakan untuk menurunkan kadar lemak dalam darah.
Lovastatin, simvastatin, dan pravastatin berasal dari jamur . Fluvastatin, atorvastatin, dan cerivastatin terbuat dari bahan sintetik. Lovastatin dan simvastatin merupakan lactone yang tidak aktif dan mereka harus dihidrolisis untuk mendapat bentuk hydroxyacids yang mempunyai kemampuan farmakologik. Dengan demikian lovastatin dan simvastatin dapat dipertimbangkan sebagai obat awal.
Hidolisis dari bentuk lactone yang tidak aktif terjadi dalam sel hepatosit. Pravastatin, fluvastatin, atorvastatin, dan cerivastatin ada dalam bentuk aktif.
Mekanisme kerja dan metabolisme obat
Penghambat HMG-KoA reduktase bekerja dengan jalan menghambat 3-hydroxy-3-methylglutaryl koenzim A yaitu enzim yang mengontrol sintesa kolesterol. Hal ini disebabkan adanya serangkaian proses yang pada akhirnya mengakibatkan peningkatan kualitas reseptor LDL pada sel-sel hepatosit sehingga mempercepat pembersihan LDL dari dalam plasma.
Selain terjadi peningkatan pembersihan LDL dari dalam darah dengan adanya peningkatan jumlah reseptor, perlu diketahui statin juga mengurangi produksi dan mengubah pembersihan LDL oleh sel-sel hepar. Hal tersebut dapat menyebabkan penurunan dari kadar trigliserida yang dapat dinilai yaitu apabila obat ini digunakan
Masing-masing obat mempunyai dua kunci fungsi yang terstruktur yaitu :
- Salah satu dari obat berfungsi meniru struktur koenzim A dan enzim HMG-KoA reduktase.
- Bagian yang lain menyerupai struktur dari produk yang masih belum jadi misalnya hydroxymethyl glutarat dan diubah menjadi mevalonat.
Akibat yang penting dari pengghambatan biosintesis kolesterol dalam sel-sel hepatosit adalah pengurangan jumlah cadangan kolesterol. Mekanisme homeostasis dalam sel-sel hepatosit akan meningkatkan kualitas kerja dari reseptor LDL di membran sel, dan LDL dibersihkan dari sirkulasi lebih cepat.
Penyerapan saluran pencernaan terhadap obat-obatan ini bervariasi dari 31% (lovastatin) sampai lebih dari 90% (fluvastatin). Semua golongan statin diutamakan bekerja di hepar. Obat-obatan ini berikatan dengan protein plasma cukup kuat (>95%) kecuali pravastatin, dimana hanya berikatan dengan protein plasma di bawah 50%.
Efek Statin Terhadap Lipid (lemak)
Statin adalah golongan yang paling efektif yang tersedia untuk menurunkan atau mengurangi kadar LDL dalam darah. Sebagai tambahan mereka tidak mempunyai efek yang cukup kuat untuk meningkatkan kadar HDL sebaik mereka menurunkan kadar trigliserida seperti yang dilaporkan pada pasien dengan hipertrigliseremia.
Ketika diberikan dalam dosis tunggal sehari-hari, statin (kecuali atorvastatin) menghasilkan penurunan LDL yang lebih besar jika diberikan pada sore hari. Kemampuan atorvastatin tidak dipengaruhi waktu pemberian pada pemberian dosis hariannya.
Beberapa obat dengan pemberian dosis maksimum menghasilkan perbedaan dalam memberikan efek terhadap jumlah penurunan LDL. Dosis maksimum dari atorvastatin (80mg/hr) terbukti memberikan penurunan LDL sampai 58% pada penderita hiperkolesterolemia. Hal ini lebih besar daripada penurunan LDL dengan dosis maksimum dari golongan statin yang lain. Peningkatan dari penurunan LDL oleh atorvastatin dimungkinkan oleh karena waktu paruhnya yang lebih panjang.
Meskipun semua kelompok obat-obatan statin dihasilkan untuk menurunkan kadar LDL yang meningkat, atorvastatin, pravastatin, dan simvastatin juga dihasilkan untuk menurunkan kadar trigliserida pada orang dengan peningkatan trigliserida atau LDL yang bersamaan. Golongan statin tidak dipakai untuk penurunan trigliserida jika dimana LDLnya normal. Fluvastatin pada dosis maksimum 40 mg menghasilkan penurunan LDL yang bertahap (32%). Cerivastatin dan pravastatin pada dosis maksimum dapat menurunkan LDL rata-rata sampai 28%.
Pada pemilihan golongan statin, harus diketahui bahwa tidak selalu penting untuk mendapatkan penurunan LDL yang maksimal dari kemampuan yang dapat diturunkan oleh obat. Tujuan yang diharapkan dari terapi tergantung pada kadar awal dari LDL dan kadar akhir yang diinginkan. Untuk pasien dengan peningkatan LDL yang sangat tinggi, maka penggunaan dosis yang tinggi dari atorvastatin mungkin dibutuhkan. Sebagian besar pasien dengan peningkatan LDL yang tidak terlalu besar, penggunaan obat lain dengan dosis lebih rendah dari biasanya sudah cukup.
Tabel Dosis statin maksimal yang direkomendasikan
Statin
|
Dosis
maksimal yang direkomendasikan
(mg/hari)
|
Lovastatin
|
80
|
Pravastatin
|
80
|
Fluvastatin
|
80
|
Atorvastatin
|
80
|
Rosuvastatin
|
40
|
Pitavastatin
|
4
|
Simvastatin*
|
80
|
*Pada tahun 2011, FDA Amerika Serikat mengeluarkan rekomendasi baru tentang keamanan simvastatin 80 mg. Simvastatin yang digunakan dengan dosis maksimum (80 mg) berhubungan dengan miopati atau jejas otot terutama jika digunakan selama 12 bulan berturutan. Simvastatin dosis 80 mg tidak dianjurkan diresepkan bagi pasien baru, melainkan bagi mereka yang telah menggunakan dosis tersebut selama 12 bulan berturutan tanpa keluhan atau gejala miopati.
Efek Klinik Statin
Usaha-usaha klinis telah menunjukkan penurunan proses aterosklerosis atau mengurangi terjadinya penyakit jantung koroner dengan penggunaan golongan statin kecuali atorvastatin dan cerivastatin. Oleh karena itu sekarang kita seharusnya memakai atorvastatin dan cerivastatin jika golongan statin yang lain (fluvastatin, lovastatin, pravastatin, atau simvastatin) tidak cukup kuat. Pada kebanyakan kasus, harga dapat menjadi bahan pertimbangan.
Golongan statin telah mengurangi insiden terjadinya penyakit jantung pada pasien dengan riwayat penyakit jantung koroner. Pada studi transplantasi jantung , ditunjukkan bahwa simvastatin mengurangi insiden penyakit grafting pembuluh darah dan untuk meningkatkan daya tahan; kegunaannya juga berhubungan dengan sebuah tren yang mengarah kepada penurunan frekuensi kejadian rejeksi graft yang bersifat akut.
Efek Samping yang kurang baik dari statin
Efek kurang baik yang paling utama dari golongan statin adalah sebagai berikut :
a.Efek Samping Utama
- Hepatotoksik
- Miopati
- Teratogenik
b.Efek Samping Minor
- Dispepsia
- Eksem dan rash (ruam) seluruh tubuh
Hepatotoksik diwujudkan dalam bentuk peningkatan transasaminase. Hal ini berhubungan dengan dosis, biasanya tidak berhubungan dengan gejala (symptom), dan akan hilang atau pulih kembali dengan penghentian obat secara bertahap. Frekuensi timbulnya efek samping ini kurang lebih 1%. Hepatotoksik yang muncul biasanya berhubungan secara langsung dengan mekanisme kerja obat, yaitu penghambatan terhadap 3-hydroxy-3-methylglutaryl koenzim A reduktase.
Peningkatan transaminase yang sedang tidak membenarkan penghentian terapi. Bagaimanapun juga peningkatan transaminase yang persisten dengan nilai tiga kali diatas ambang batas normal membenarkan penghentian obat. Setelah terjadi peningkatan transaminase, pemberian ulang obat dengan dosis yang lebih rendah harus dipertimbangkan. Pengawasan rutin dari kadar transaminase direkomenasikan untuk 6 sampai 12 minggu setelah terapi. Hepatotoksik lebih mudah terjadi pada orang yang sering mengkonsumsi obat-obat lain yang bersifat hepatotoksik atau orang yang mengkonsumsi alkohol secara rutin.
Miopati, mengarah pada kelemahan yang sangat, myalgia, dan peningkatan kreatin kinase.Pada studi evaluasi klinis lovastatin yang cukup luas, didapatkan bahwa frekuensi kejadian miopati berhubungan dengan pemberian dosis lovastatin yaitu 0,24%, dengan pemberian dosis 40mg/hari.
Tidak ada bukti yang menjamin untuk mengatakan bahwa frekuensi terjadinya miopati berbeda untuk tiap orang. Miopati telah dilaporkan lebih sering terjadi jika lovastatin digunakan bersamaan dengan cyclosporin A (dilaporkan ada 30% kejadian miopati), gemfibrozil (5%), asam nikotinat (3%), atau erithromycin.
Efek teratogenik didapatkan dari hasil eksperimen pada binatang yang diberi lovastatin dan fluvastatin dan bukan pravastatin atau simvastatin. Bagaimanapun juga jika dilihat dari sirkulasi sintesa kolesterol pada sel yang sedang tumbuh menunjukkan adanya gangguan, semua obat-obatan ini harus dipertimbangkan karena berbahaya bagi kandungan. Pada hasil evaluasi 134 orang yang memakai lovastatin atau golongan statin lain pada kumpulan ibu-ibu hamil menunjukkan terjadinya insiden 4% yang lahir dengan memiliki kelainan kongenital (Manson JM, et al).
Frekuensi ini tidaklah lebih tinggi tetapi bagaimanapun juga dengan jumlah laporan yang terbatas pada kehamilan yang terpapar dengan statin, dari data ini kita hanya dapat menyimpulkan bahwa kelainan kongenital pada wanita hamil yang memakai golongan statin 3 –4 kali lebih besar dibandingkan kelompok yang tidak memakai golongan statin.
Rash (ruam) dan eksem pada seluruh tubuh telah dilaporkan sebagai salah satu efek samping dari simvastatin yang jarang terjadi. Hal ini muncul dikarenakan hambatan pada sintesa kolesterol di stratum korneum kulit, sehingga kemungkinan semua kelompok statin dapat menyebabkan masalah ini.
Efek samping merugikan yang paling umum dari kelompok statin ini adalah dyspepsia, nyeri ulu hati, dan rasa tidak nyaman pada perut. Hal ini terjadi pada 4% orang-orang yang mendapat terapi kelompok statin.
Interaksi Obat Statin
Cyclosporin A, gemfibrozil, asam nikotinat, erithromycin, dan anti jamur kelima obat ini memiliki pengaruh terhadap golongan statin, oleh karena itu perlu dipertimbangkan sebelum diberikan. kelima obat ini dapat meningkatkan potensi miopati dari simvastatin, pravastatin, atorvastatin, fluvastatin, dan cerivastatin.
Selain itu Pemberian mibefradil (Posicor) dengan lovastatin atau simvastatin dikontraindikasikan karena peningkatan resiko rhabdomyolisis. Akibat ini dikarenakan mibefradil menghambat enzim sitokrom P450 CYP 450 3A4 yang mengkatalisa lovastatin dan simvastatin yang tidak aktif. oleh karena itu pengaruh mibefradil dengan obat-obatan tersebut seharusnya dihindari. Tetapi tidak ada reaksi antara mibefradil dengan fluvastatin atau pravastatin.
Peningkatan kecil dari prothrombin time telah ditunjukkan ketika simvastatin diberikan pada pasien yang diberi warfarin. Sebagai tambahan, simvastatin dketahui menghasilkan sedikit peningkatan kadar digoksin dalam plasma. Kelompok lain dari golongan statin menunjukkan bahwa mereka tidak menunjukkan pengaruh yang signifikan.
2. Bile Acid Sequestrant (Pengikat Asam Empedu)
Dua obat golongan cholestyramine (Questran, Questran light, LoCholest Light, dan Prevalite) mempunyai kegunaan untuk mengurangi kadar LDL dalam plasma. Asam empedu sequestrant telah digunakan sejak tahun 1960. Pada tahun 1980 mereka merupakan obat utama untuk menurunkan kadar LDL dalam darah. Sekarang ini fungsi itu telah diambil alih oleh penghambat HMG-KoA reduktase, yang mempunyai kemampuan toleransi dan dalam penurunan LDL lebih tinggi. Akhir-akhir ini asam empedu sequestrant adalah obat tambahan yang digunakan untuk menurunkan LDL apabila kelompok statin tidak mampu.
Untuk obat-obat ini mempunyai efek sistemik yang minimal karena mereka tidak diserap di saluran pencernaan. Pengikat asam empedu adalah satu-satunya obat penurun kolesterol yang direkomendasikan oleh National Cholesterol Education Program untuk anak-anak. Obat ini juga satu-satunya obat yang dapat digunakan pada kehamilan. Baik cholestyramine maupun colestipol tersedia dalam bentuk powder yang dicampur dengan air kemudian ditelan. Colestipol juga tersedia dalam bentuk tablet 1 g.
Mekanisme Kerja
Obat-obatan ini dapat meningkatkan jumlah reseptor LDL dan meningkatkan pembersihan LDL dari dalam plasma. Pengikat asam empedu bekerja untuk mencegah sirkulasi enterohepatik dari asam empedu.
Mekanisme homeostatis yang kedua adalah meningkatkan konsentrasi kolesterol intraseluler. Pertama meningkatkan reseptor LDL pada membran sel di hepar, hal ini mempercepat pembersihan LDL dari dalam plasma. Kedua meningkatkan aktivitas HMG-KoA reduktase sehingga meningkatkan sintesa kolesterol di sel-sel hepar.
Efek Pada Kadar Lipoprotein Plasma
Data terbaik mengenai kegunaan pengikat asam empedu didapatkan dari Lipid Research Clinics Coronary Prymary Prevention Trial (LCR-CPPT). Didapatkan adanya penurunan kadar LDL pada penggunaan cholestyramine dalam penelitian.Selain mengurangi kadar LDL, cholestyramine juga mempengaruhi kadar Kadar Lipoprotein Plasma lainnya terutama VLDL. Adanya hipertrigliserida sebagai efek samping dari penggunaan pengikat asam empedu, Efek ini mungkin cukup bermakna pada orang yang dasarnya mengalami peningkatan trigliserida dan mendapatkan cholestyramine.
Efek samping
Pengikat asam empedu tidak diserap secara sistemik, oleh karena itu hanya menyebabkan efek sistemik yang kecil. Hal ini merupakan daya tarik utama dari obat ini. Efek samping yang predominan dari obat ini adalah Konstipasi . Efek samping ini berhubungan dengan sifat fisik dari obat ini. Lipid Research Clinics Coronary Prymary Prevention Trial (LCR-CPPT) melaporkan angka konstipasi sebesar 39% pada kelompok cholestyramine tetapi hanya 10% pada pada kelompok plasebo dalam penelitian terhadap efek cholestyramine terhadap penurunan kadar LDL.
Jika diberikan dalam dosis besar, kolestiramin dapat menyebabkan asidosis hiperkloremia.Sebagai catatan, kolestiramin meningkatkan kadar trigliserida plasma, terutama pada pasien dengan dasar hipertrigliseremia.
Catatan penggunaan
Tindakan serta perhatian yang hati-hati untuk meminimalkan efek gangguan intestinal pada pengobatan ini adalah penting, sehingga dapat mengoptimalkan penggunaan. Dosis awal harus kecil 4gr/hari untuk kolestiramin atau 5gr/hari untuk kolestipol, dan meningkat perlahan-lahan selama 2-3 minggu dari 4 ke 8 gr untuk kolestiramin atau 5 ke 10 gr untuk kolestipol. Pasien perlu diberitahu kemungkinan terjadi konstipasi sehingga mereka harus menggunakan obat pelunak feses seperti sodium docusate dengan dosis 1200 mg/hari, penambahan “bulk-forminglaxative” juga menolong.
Pemakaian Pada Penelitian Klinis
Pengikat asam empedu telah dipakai sendirian atau kombinasi dengan penurunan lemak lain pada satu penelitian klinis dan di lima penelitian dengan angiografi.
Interaksi Obat
Pengikat asam empedu adalah resin penukar anion, mereka potensial untuk bereaksi dengan obat-obat anion yang diberikan bersama-sama. Interaksi tersebut antara lain dengan wafarin, thyroxine, hydrochlorothiazide, pravastatin, fluvastatin, dan cerivastatin. Banyak obat termasuk lovastatin dan simvastatin belum dites interaksinya dengan pengikat asam empedu, karena itu harus hati-hati saat memberikannya dengan obat lain. Secara umum obat lain seharusnya diberikan paling tidak 1 – 4 jam setelah pengikat asam empedu.
3. Asam Nikotinat
Asam nikotinat adalah obat penurun lemak yang paling tua. Telah dipakai mengobati hiperkolesterolemia lebih dari 40 tahun. Ini adalah vitamin B pada dosis yang lebih tinggi untuk keperluan pencegahan defisiensi. Obat ini menurunkan kadar VLDL dan LDL serta meningkatkan kadar HDL.
Niasin direkomendasikan sebagai obat pertama sebagai terapi hipertrigliseremia dan kadar HDL yang rendah. Jika peningkatan LDL berhubungan dengan HDL yang rendah, niasin adalah pilihan yang terbaik. Sebagai tambahan pasien dengan kadar LDL yang tinggi kombinasi dengan statin atau dengan pengikat asam empedu memberikan hasil yang sangat baik.
Mekanisme Kerja
Efek primer niasin pada metabolisme lipoprotein adalah menurunkan produksi VLDL hepar, kelihatannya ini merupakan hasil penurunan pemasukan asam lemak, yaitu substrat untuk produksi VLDL dari jaringan lemak ke hepar. Niasin mencegah lipolisis di sel lemak. Pada penilaian klinis penurunan VLDL bermanifestasi sebagai rendahnya konsentrasi trigliserida puasa.
Jadi penurunan produksi VLDL dapat menurunkan kadar LDL karena LDL adalah produk metabolisme VLDL. Niasin juga meningkatkan HDL lebih dari obat yang mempengaruhi lemak lainnya. Peningkatan HDL ini berhubungan dengan hambatan pembersihan HDL, hal ini mungkin juga menyebabkan penurunan trigliserida plasma.
Efek Lipoprotein Plasma
Niasin dengan dosis 3 gr/hari sampai dengan 4,5 gr/hari dapat Menurunkan LDL 20% sampai dengan 25%, dapat Menurunkan trigliserida 20% sampai dengan 50%, serta dapat Meningkatkan kadar HDL secara signifikan.
Efficacy-Secara Klinis pada Aterosklerosis
Pada penelitian klinis, niasin menurunkan :
- Mortalitas total
- dan nonfatal MI (miokard infark)
Efek Samping
Efek samping pada penggunaan niasin yaitu, hampir 30% individu tidak mentoleransi terapi ini. Flushing (kulit kemerah2an) terjadi pada semua individu yang diterapi dengan obat ini pada dosis terapi. Tachyphylaksis terjadi cepat dan pada hampir semua individu, flushing menjadi lebih ringan setelah 1-2 minggu. Flushing yang berhubungan dengan niasin dimediasi oleh prostaglandin, dan dapat dieliminasi atau diminalkan dengan pemberian dosis sedang aspirin atau penghambat prostaglandin.
Eksaserbasi flushing terjadi pada komsumsi niasin bersamaan dengan mengkomsumsi makanan yang panas, hal ini mungkin karena peningkatan kecepatan absorbsi. Oleh karena itu dianjurkan agar Jangan diminum sewaktu komsumsi makanan panas.Dengan mencegah konsumsi dengan makanan panas, absobsi dapat lambat dan flushing dapat minimal.
Gastritis atau ulkus peptik adalah alasan yang umum tidak digunakanya niasin. Hal ini terjadi lebih sering pada bentuk lepas lambat utuh jika dipakai tanpa makanan.Hepatisis terjadi sampai 3% pada individu yang diterapi dengan niasin. Niasin harusnya diberikan dengan makanan untuk meminimalkan flushing dan sakit perut.Untuk meminimalkan flushing dosis awal harus kecil, jumlah 50 mg lalu kemdian ditingkatkan.
Efek samping yang mengenai kulit yang umum pada pemakaian niasin yaitu Kulit kering, Ichthyosis dan Acanthosis nigricans.
4. Derifat Asam Fibrat
2 obat dari kelas asam fibrat yang ada yaitu Gemfibrozil (Lopid) dan Clofibrate (Atromid). Efek utama derivat asam fibrat adalah menurunkan kadar VLDL dan meningkatkan metabolisme intravaskulernya melalui peningkatan pada aktivitas lipoprotein.
Turunan asam fibrat dikonjugasi dengan glukoronida di hepar dan diekskresi melalui ginjal, sehingga bersihan obat atau metabolitnya akan terlambat pada pasien dengan kerusakan hepar atau fungsi ginjal. Jadi dosis obat harus diturunkan pada pasien ini.
Efek samping utama dari asam fibrat ialah Obat ini meningkatkan resiko pembentukan batu empedu. Selain itu asam fibrat terikat kuat dengan albumin dan mereka mengusir ikatan antara warfarin dengan albumin. Jadi pasien yang mendapat terapi warfarin harus dimonitor ketat untuk memutuskan apakah terapi asam fibrat diteruskan atau tidak. Pemakaian bersama dengan HMG-KoA Reduktase inhibitor secara bermakna meningkatkan terjadinya kondisi miopati.
5. PUFA omega-3 (Minyak Ikan)
Minyak ikan berguna untuk terapi hipertrigliseremia, TG puasa dapat turun 75% dengan Dosis 2-6 gr/hari. PUFA n-3 dengan docohexaenoic acid, dalam dosis besar dapat menghambat sekresi VLDL dengan meningkatkan degradasi intraseluler ApoB-100. Asam lemak ini terutama terdapat di minyak ikan.
Meskipun demikian pada pasien dengan hipertrigliseremia minyak ikan ini sering juga meningkatkan kadar LDL. Peningkatan ini sama terlihat pada pasien hipertrigliseremia yang diterapi dengan asam fibrat. Pemberiannya dalam dosis tinggi untuk terapi hipertrigliserida dapat membebani asupan kalori. Dosis 6 gr mendekati 160 kkal/hari. Perhatian pada perdarahan karena obat ini mempengaruhi fungsi platelet.
TERAPI DENGAN KOMBINASI OBAT
Obat-obat yang digunakan dalam terapi dislipidemia diatas, dapat dikombinasi satu dengan lainnya bila dengan pengobatan tunggal gagal. Alasan mengapa dilakukan terapi dengan Kombinasi Obat ialah a)untuk memaksimalkan penurunan LDL, b) untuk memaksimalkan penurunan VLDL, c) untuk meminimalkan efek samping dengan dosis rendah, d)untuk dapat memakai pengikat asam empedu pada pasien hipertrigliseremia dengan peningkatan LDL, e) serta Untuk menerapi peningkatan LDL sebagai konsekuensi dari terapi dengan asam fibrat.
Terapi kombinasi diberikan bila diet tunggal gagal. Terapi kombinasi harus dilakukan langkah demi langkah, menambah satu persatu obat, kadar lipoprotein dan efek samping harus dinilai setiap 4-8 minggu.
3 regimen obat yang paling efektif untuk menurunkan kadar LDL telah ditemukan yaitu sequestrant asam empedu, asam nikotinat dan golongan statin. Regimen yang mengandung asam niasin mempunyai manfaat yang terbesar untuk meningkatkan HDL dan menurunkan trigliserida.
Pada pasien dengan hipertrigliseremia yang cukup bermakna kadang-kadang penggunaan obat tunggal tidak menghasilkan penurunan kadar trigliserida yang diinginkan. Pada pasien ini penggunaan kombinsi dua atau tiga obat penurun trigliserida yang bekerja dengan mekanisme yang berbeda-beda (asam nikotinat, derivat asam fibrat, atau minyak ikan) dapat menambah penurunan kadar trigliserida.
DAFTAR PUSTAKA /SUMBER/REFERENSI
- Bakker-Arkema RG, Davidson MH, Goldstein RJ, et al. Efficacy and safety of a new HMG-CoA reductase inhibitor, atorvastatin, in patients with hypertricglyceridemia. JAMA. 1996;275:128-133.
- Bertolini S, Bom GB, Campbell LM, et al. Efficacy and safety of atorvastatin compared to pravastatin in patients with hypercholesterolemia. Atherosclerosis. 1997;130:191-197.
- Blum CB. Comparison of properties of four inhibitors of 3 hydroxy-3-methylglutaryl-coenzyme A reductase. Am J Cardiol, 1994; 73:3D-11D.
- Kodama S, Tanaka S, Saito K, Shu M, Sone Y, Onitake F, Suzuki E, Shimano H, Yamamoto S, Kondo K, Ohashi Y, Yamada N, Sone H. Effect of aerobic exercise training on serum levels of high-density lipoprotein cholesterol: a meta-analysis. Arch Intern Med 2007;167:999-1008.
- Magkos F, Tsekouras YE, Prentzas KI, Basioukas KN, Matsama SG, Yanni AE, Kavouras SA, Sidossis LS. Acute exercise-induced changes in basal VLDL-triglyceride kinetics leading to hypotriglyceridemia manifest more readily after resistance than endurance exercise. J Appl Physiol 2008;105:1228-36.
- Tambalis K, Panagiotakos DB, Kavouras SA, Sidossis LS. Responses of blood lipids to aerobic, resistance, and combined aerobic with resistance exercise training: asystematic review of current evidence. Angiology 2009;60:614-32.
- Kelley G A, Kelley KS. Impact of progressive resistance training on lipids and lipoproteins in adults: a meta-analysis of randomized controlled trials. Prev Med 2009;48:9-19.
- Couillard C, Despre´s JP, Lamarche B, Bergeron J, Gagnon J, Leon AS, Rao DC, Skinner JS, Wilmore JH, Bouchard C. Effects of endurance exercise training on plasma HDL cholesterol levels depend on levels of triglycerides: evidence from men of the Health, Risk Factors, Exercise Training and Genetics (HERITAGE) Family Study. Arterioscler Thromb Vasc Biol 2001;21:1226-32.
- Kraus W E, Houmard JA, Duscha BD, Knetzger KJ, Wharton MB,, McCartney JS BC, Henes S, Samsa GP, Otvos JD, Kulkarni KR, Slentz C. Effects of the amount and intensity of exercise on plasma lipoproteins. N Engl J Med 2002;347:1483-92.
- Duncan G E, Anton SD, Sydeman SJ, Newton RL Jr, Corsica JA, Durning PE, Ketterson TU, Martin AD, Limacher MC, Perri MG. Prescribing exercise at varied levels of intensity and frequency: a randomized trial. Arch Intern Med 2005;165:2362-9.
- Durstine J L, Summer AC. Physical Activity, Exercise, Blood Lipids, and Lipoproteins. In Moffatt JR, Stamford B, Eds. Lipid Metabolism and Health. Boca Raton: CRC Press 2006.
- Canner PL, Berge KG, wenger NK, et al. For the coronary Drug Project Research Group. Fifteen year mortality in Coronary Drug Project patients: long-term benefit with niacin. Am J Cardiol. 1986; 8:1245-1255.
- Cilla DD Jr, Whitfield LR, Gibson DM, Whitfield LR, Sedman AJ, Posvar EL. Multiple-dose pharmacokinetics, pharmacodynamics, and safety of atorvastatin, an inhibitor of HMG-CoA reductase, in healthy subjects. Clin Pharmacol Thes. 1996;60:687-695.
- Davidson M, McKenney J, Stein E, et al. Comparison of one year efficacy and safety atorvastatin versus lovastatin in primary hypercholesterolemia. Atorvastatin Study Group 1. Am J Cardiol. 1997;79:1475-1481.
- Endo A. The discovery and development of HMG-CoA reductase inhibitors. J Lipid Res. 1992:33:1569-1582.
- Frick MH, Elo O, Haapa, et al. Helsinki Heart Trial: primary prevention trial with gemfibrozil in middle-aged men with dyslipidemia. N Engl J Med. 1978; 317:1237-1245.
- Jones P, kafonekS, Laurora I, Hunninghake D. For the CURVES investigators. Comparative dose-efficacy study of atorvastatin versus simvastatin,pravastatin, lovastatin and fluvastatin inpatients with hypercholesterolemia. The CURVES Study. Am J Cardiol. 1998;81:582-587.
- Kobashigawa JA, Katznelson S, Laks H, et al. Effect of pravastatin on outcomes after cardiac transplantation. N Engl J Med. 1995;333:621-627.
- Manninen V, Tenkanen L, Koskinen P. et al. Join effects of serum triglyceride and LDL cholesterol and HDL cholesterol concentrations on coronary heart disease risk in the Helsinki Heart Trial: implications for treatment.Circulation. 1992; 85:37-45.
- Nawrocki JW, Weiss SR, Davidson MH, et al. Reduction of LDL cholesterol by 25% to 60% in patients with primary hyper-cholesterolemia by atorvastatin, a new HMG-CoA reductase inhibitor. Arterioscler Thromb vasc Biol. 1995;15:678-682
- Petters TK, Muratti EN, Mehra M. Efficacy and safety of fluvastatin in women with primary hypercholesterolemia. Drugs. 1994;47(suppl 2):64-72
- Rossouw JE. Non-CHD mortality in cholesterol-lowering trials. Cardiovasc Risk Factors. 1995;5: 181-188.
- The Coronary Drug Project Research Group. Clofibrate and niacin in coronary heart disease. JAMA. 1975; 231:360-381.
- The Lovastatin Pravastatin Study Group. A multicenter comparative trial of lovastatin and pravastatin in the treatment of hypercholesterolemia. Am J. Cardiol. 1993;7:810-815.
- Wang H, Chen X, Fisher EA. N-3 fatty acids stimulate intracellular degradation of apoprotein B in rat hepatocytes.J Clin Invest. 1993:91: 1380-1389.
Kata Kunci Pencarian : Ilmu Penyakit Dalam, Endokrinologi, Dislipidemia, Penyakit kolesterol tinggi, gemuk, gendut, Tesis, Desertasi, Artikel Ilmiah, Karya Tulis ilmiah, Jurnal, Makalah, Skripsi, disertasi, Referat, Refrat, modul BBDM, Belajar Bertolak Dari Masalah, Problem Based Learning, askep, asuhan keperawatan, SKP (Satuan Kredit Profesi), Kompetensi, pdf, word, .pdf, .doc, .docx
Bagian pertama dapat dibaca di sini

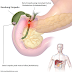







0 comments:
Posting Komentar